概述
室性心动过速心跳
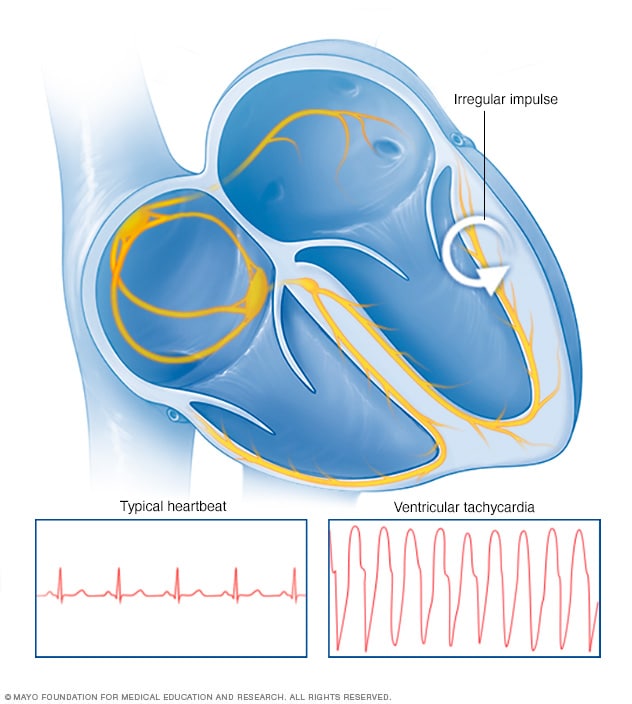
室性心动过速心跳
发生室性心动过速时,始于心脏下部腔室的不规律电脉冲会使心脏跳得更快。
室性心动过速是一种不规则心跳(即心律失常)。它始于心脏的下心腔,即心室。这种状况也称为室速或 VT。
静息时,健康心脏通常每分钟跳动 60 到 100 次。室性心动过速发作时,心跳加快,通常达到每分钟 100 次或以上。
有时,心跳加快会阻止心脏腔室正常充盈,从而导致心脏可能无法向身体泵送足够的血液。如果发生这种情况,您可能会感觉气短或头重脚轻。一些人还会失去意识。
室性心动过速发作可能很短暂,仅持续几秒钟且不会造成伤害。但是持续超过几秒钟的发作(即持续性 室速)可能危及生命。有时,室性心动过速可导致心脏的所有活动停止。这种并发症称为心搏骤停。
室性心动过速的治疗包括药物、心脏电击、心脏装置植入以及医疗程序或手术。
What is ventricular tachycardia?
妙佑医疗国际心脏病专家 Suraj Kapa 医学博士讨论关于室性心动过速的常见误解。
我是 Suraj Kapa 博士,是妙佑医疗国际专门研究心律失常的心脏病专家。今天,我要谈谈室性心动过速这种病症。如果您上网查询室性心动过速,您可能会很担心,因为网上的人可能告诉您这种疾病会与猝死相关,或者会让您需要紧急医疗救助。我将在这里向您澄清一些事情,包括这种疾病是什么以及我们如何应对它。
任何人,无论心脏结构正常或异常,都有可能发生室性心律失常。我们的意思是,有些患者实际上没有其他基础心脏病,只是会因心脏下部心腔(即心室)的电生理系统出现一些异常而导致心脏失去节律。这些可能表现为心跳偶尔快一拍或慢一拍,或者表现为连续发生的一系列快速心跳,称为室性心动过速。在极少数情况下,即使心脏结构正常,这也会导致危险的节律。但再强调一次,如果没有相关的其他基础心脏病,这种情况也是相对罕见。
但有些患者可能因其他原因而出现心脏异常。心脏结构异常的原因有很多,例如,您过去曾经历过心脏病发作,或者您可能遗传了母亲或父亲的某种遗传异常。您的心脏可能有一些炎性疾病,例如结节病或心肌炎。所有这些综合征也可能导致心脏底部心腔的电生理系统异常,但有时,当患者存在心脏结构异常时,也会导致室性心律失常。在这些患者中,此类室性心律失常可能会危及生命。
当发生心律失常时,我们必须采取系统的方法来评估和治疗。这是什么意思呢?在评估病情时,我们需要了解,是否还有其他导致心率失常发生的原因?您是否服用了某种药物,您的电解质是否存在异常,或者您是否因其他原因服用了什么药物,例如非处方草药,是否是它们导致您出现这些心律失常;如果我们什么都不做,这些症状会消失吗?
我们还试图弄清楚心律失常的严重程度。弄清它是否会危及生命,因为并非所有的病例都那么严重。说到治疗,实际上包括两大方面。对于那些没有危险室性心律失常的患者,我们希望通过治疗来提高他们的生活质量或缓解症状,因为一些患者可能会出现各种与心律失常有关的症状,包括感觉心跳漏一拍或心跳加快,甚至头晕。但有些人可能只是感到疲惫。
而我们真正担心的是另一部分人,那些可能因心律失常而失去生命的人。也就是说,这种情况在某些人群中可能导致猝死。在这些患者中,我们想要进行危险度分级,弄清这些心律失常是否危险,以及我们如何避免这些患者猝死。
您上网的时候可能了解到一种叫做除颤器的仪器,这是一种常用的治疗方式。之前您可能在广告或电视节目中看到过这种情况:有人带着除颤器电极片跑向患者,然后把电极片贴在患者身上,开始电击。对于具有更危险的室性心律失常症状的患者,我们也可以像这样来利用除颤器。除颤器一直与您身体相连,如果心率出现异常,它就会发出一股电流,使心跳恢复到正常的节奏。但除颤器并不能预防心律失常,只能在症状发生时挽救生命。
预防心律失常的疗法主要有两种。如果找不到其他可逆病因,我们可以为您提供药物治疗,目前可用的药物有很多。这些药物称为抗心律失常药物,它们对多达 50% 至 60% 的患者有疗效。不过它们可能会产生副作用,在某些患者中,它们实际上会更频繁地导致心律失常,有时还可能引起危险的心律失常,甚至会导致猝死。但是,只要对患者进行适当的监测并正确使用药物,我们也能显著减少发生副作用的可能性。
感谢您今天与我共同了解有关室性心动过速的更多信息。在下一期视频中,我将更详细地介绍消融手术的相关内容。
症状
当心脏跳动过快时,可能无法为身体的其余部位输送足量的血液。因此,器官和组织可能供氧不足。室性心动过速的症状是因缺氧所致。可能包括:
- 胸部疼痛,即心绞痛。
- 头晕。
- 心脏剧烈跳动(即心悸)。
- 头重脚轻。
- 气短。
室性心动过速可为一种医疗急症,即使症状轻微。
室性心动过速(有时称为室速或 VT)根据其发作时长来划分。
- 非持续性室速可在 30 秒内自行停止。短时发作可能不会引起任何症状。
- 持续性室速持续超过 30 秒。这种室性心动过速可导致严重的健康问题。
持续性室速的症状可能包括:
何时就诊
各种原因可引起室性心动过速(有时称为室速或 VT)。快速准确地获得诊断和进行适当医疗护理极为重要。即使您的心脏健康,如果您出现 室速 症状,也应及时就医。
如果您认为自己有不规则心跳,请预约进行健康检查。有时需要获得紧急或急救护理。
如果具有以下症状,请拨打 911 或当地急救电话:
- 出现持续超过几分钟的胸部疼痛。
- 呼吸困难。
- 昏厥。
- 气短。
病因
室性心动过速由心脏信号传导错误所致,这种传导错误导致心脏的下心腔跳动过快。下心腔称为心室。心率过快导致心室无法有效地充盈和挤压,因而无法将足够的血液泵送到身体。
很多因素会导致或引起心脏信号传导问题,从而引发室性心动过速。其中包括:
- 既往心脏病发作。
- 任何导致心脏组织瘢痕形成的心脏状况,即器质性心脏病。
- 因冠状动脉疾病导致的心肌血流不足。
- 出生时就存在的心脏问题,包括长 QT 综合征。
- 机体矿物质(即电解质)水平改变。包括钾、钠、钙和镁。
- 药物副作用。
- 使用可卡因或甲基苯丙胺等兴奋剂。
有时,无法确定室性心动过速的确切原因。这种情况称为特发性室性心动过速。
心脏是如何跳动的?
典型心跳
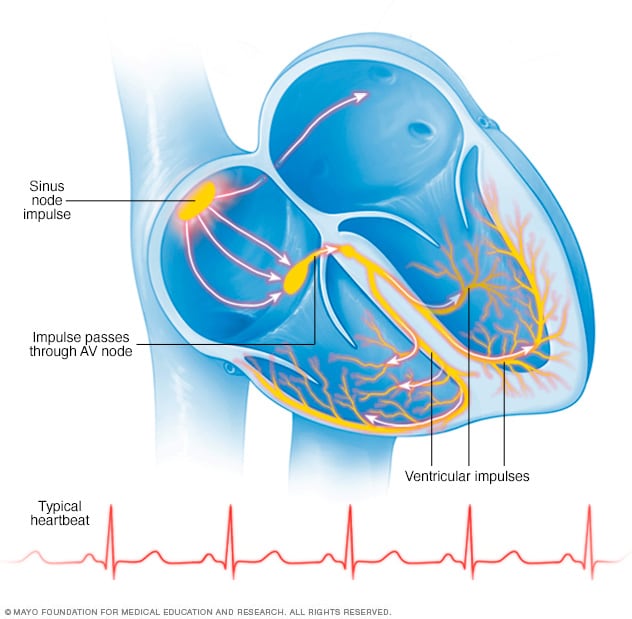
典型心跳
在典型心律中,窦房结处的微小细胞群会发出电信号。信号随之通过心房到达房室(AV)结,然后传入心室,引起心室收缩并泵出血液。
要更好地理解室性心动过速的病因,了解心脏的正常工作原理可能会有所帮助。
正常心脏有四个腔室。
心脏的电系统控制着心跳。心脏的电信号始于心脏顶部一组名为窦房结的细胞。信号通过上下心腔之间称为房室(AV)结的通路。信号的传导会导致心脏收缩和泵血。
在健康心脏中,这一心脏信号传导过程通常平稳进行,产生每分钟 60 到 100 次的静息心率。
但有些因素会改变电信号通过心脏的方式。出现室性心动过速时,心脏下腔的电信号传导出错,使心跳达到每分钟 100 次或更快。
风险因素
任何对心脏造成压力或损害心脏组织的状况都可能增加患室性心动过速的风险。做出生活方式改变(例如健康饮食和戒烟)或许能降低此风险。如果出现以下任何状况和事件,请务必接受适当的治疗。
- 心脏病。
- 药物副作用。
- 重度机体矿物质水平改变,即电解质失衡。
- 可卡因或甲基苯丙胺等兴奋剂使用史。
有心动过速或其他心律失常的家族史也会增加患室性心动过速的可能性。
并发症
室性心动过速的并发症取决于:
- 心跳速率。
- 心率加快的持续时间。
- 是否伴有其他心脏状况。
室速的一个危及生命的并发症是心室颤动,即 V-fib。V-fib 可导致所有心脏活动骤然停止,即心搏骤停。需要紧急治疗以防止死亡。V-fib 最常见于心脏病患者或既往有过心脏病发作的患者。有时也可发生在血钾水平过高或过低,或有其他机体矿物质水平改变的人。
室性心动过速可能出现的其他并发症包括:
- 频繁昏厥或丧失意识。
- 心力衰竭。
- 心脏骤停引起的猝死。
预防
预防室性心动过速从保持良好的心脏健康开始。如果您患有心脏病,请定期进行健康检查,并遵循您的治疗计划。遵医嘱服药。
请采取以下措施以保持心脏健康。美国心脏协会建议采取以下八项措施:
- 饮食营养均衡。坚持健康饮食,减少摄入盐和固体脂肪,增加水果、蔬菜和全谷物。
- 定期运动。尽量每天运动至少 30 分钟。询问医护团队对您而言最安全的运动是什么?
- 保持健康体重。超重会增加患心脏病的风险。请咨询医护团队,制定切实可行的体重指数(BMI)目标和体重目标。
- 控制血压和胆固醇。高血压和高胆固醇会增加患心脏病的风险。改变生活方式并遵医嘱服药,从而控制高血压或高胆固醇。
- 管理压力。压力可使心跳加快。增加锻炼、练习正念以及在互助组中与他人联系都有助于减轻和管理压力。
- 限制饮酒。如果您决定饮酒,请注意适量。对于健康成人来说,适量饮酒是指女性每天最多一杯,男性每天最多两杯。
- 戒烟。如果您无法自行戒烟,请向医疗护理专业人员咨询可帮助您戒烟的策略。
- 养成良好的睡眠习惯。睡眠欠佳可能增加患心脏病和其他长期健康状况的风险。成人应争取每天 7 到 9 小时的睡眠。每天在相同时间就寝和起床,包括周末。如果您有睡眠问题,请咨询医疗护理专业人员哪些策略可能有用。
其他生活方式改变也可帮助保护心脏健康,并可能预防不规则心跳:
- 限制咖啡因的摄入。咖啡因是一种兴奋剂。它可使心跳加快。
- 切勿使用非法药物。可卡因和甲基苯丙胺等兴奋剂会使心率加快。如果您需要帮助停止使用这些药物,请向医护团队咨询适合您的项目。
- 查看药物成分。有些无需处方即可购买的感冒药和止咳药中含有兴奋剂,可能会使心率加快。请务必向医护团队告知您使用的所有药物。
- 定期进行健康检查。定期体检,并向医护团队报告出现的任何新症状。