概述
起搏器是一种小型电池驱动装置,可以防止心跳过缓。起搏器需要通过手术植入。该装置置于靠近锁骨的皮下部位。
起搏器也被称为心脏起搏装置。
起搏器有多种类型。
- 单腔起搏器。 该类型起搏器通常向心脏右下腔室发送电信号。
- 双腔起搏器。 该类型起搏器向心脏右上腔室和右下腔室发送电信号。
- 双心室起搏器。 该类型起搏器也被称为心脏再同步起搏器。它主要用于心力衰竭及心跳过慢的患者。它可以刺激两个心脏下腔室,有助于增强心肌的力量。
Types
目的
起搏器用于控制或加快心跳。起搏器会在需要时刺激心脏,以保持其规律跳动。
心脏的电系统通常控制着心跳。电信号(称为脉冲)在心脏腔室中移动。这些信号指示心脏何时跳动。
如果心肌受损,心脏信号传导可能会发生变化。出生前的基因改变和一些药物也会导致心脏信号传导发生变化。
如有下列情况,您可能需要植入起搏器:
起搏器只有在探测到心跳存在问题时才会工作。例如,如果心跳过慢,起搏器就会发出电信号来纠正心跳。
有些起搏器可以在必要时(例如运动过程中)提高心跳频率。
心脏的传导系统
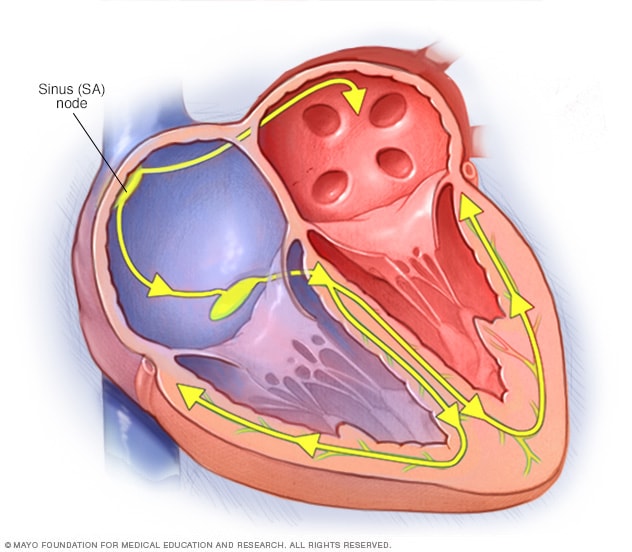
心脏的传导系统
心脏的导系统也称为心脏的电传导系统。每个电信号从心脏上腔室一组被称为窦房结的细胞开始。这些信号指挥心脏跳动。窦房结也被称为心脏的天然起搏器。随着年龄的增长,其功能可能会越来越弱。
起搏器可能由两部分组成:
- 脉冲发生器。 这个金属小盒子配有电池和电子部件,用于控制发送至心脏的电信号频率。
- 电极导线。 电极导线是柔软的导线。一至三根导线被放置在一个或多个心脏腔室中。导线可以发送所需的电信号,以调节心律不齐。部分新型起搏器无需导线。这些装置被称为无导线起搏器。
起搏器
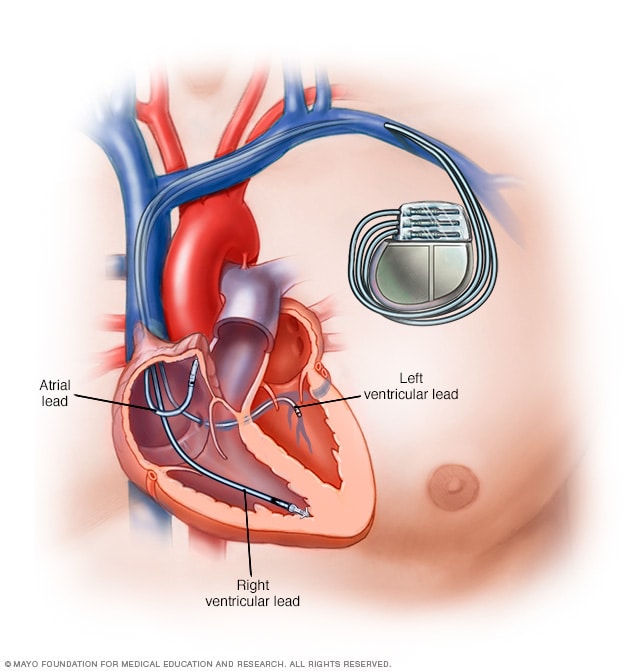
起搏器
起搏器是一种用于控制心律不规则的装置。起搏器的柔软线缆称为电极导线。线缆置于一个或多个心腔内。用于输送电信号,解决心率问题。一些新型起搏器无需线缆。
风险
起搏器设备及其植入手术的潜在并发症包括:
- 心脏感染。
- 肿胀、瘀伤或出血,尤其是如果您服用血液稀释剂。
- 设备植入部位附近的心脏内出现血凝块。
- 血管或神经损伤。
- 肺萎陷。
- 肺部和胸壁之间出血。
- 设备或导线出现移动或移位,这可能在心脏内造成穿孔。这种并发症非常罕见。
如何进行准备
您需要进行多项检查以了解起搏器是否适合您。这些检查可能包括:
- 心电图(ECG 或 EKG)。 这项快速检查可显示心脏跳动的情况。一些个人设备(例如智能手表)可以检查心跳情况。请咨询医护团队这是否适合您。
- 霍尔特氏心电动态监测仪。 此款便携式设备可以佩戴一天或更长时间,以记录日常活动期间的心率和心律。如果 ECG 无法提供有关心脏状况的足够详细信息,可能会考虑使用霍尔特氏心电动态监测仪。霍尔特氏心电动态监测仪或许能够观察到 ECG 未能检测到的心律不齐。
- 超声心动图。 声波生成心脏跳动的图像。这项检查可显示血液流经心脏及心脏瓣膜的情况。
- 负荷试验或运动负荷试验。 这些试验通常需要一边在跑步机上行走或骑固定单车,一边监测心率和心律。运动负荷试验可揭示心脏对身体活动的反应情况。有时,负荷试验会与其他影像学检查(例如超声心动图)结合进行。
可能出现的情况
术前
起搏器需要通过手术植入体内。手术通常需要几个小时。
医护团队成员会用一种特殊的肥皂清洁您的胸部。将 IV 输液管插入前臂或手部的静脉中。通过 IV 输液管注入一种被称为镇静剂的药物,可以帮助您放松。
通常会使用药物来麻木即将植入起搏器的皮肤部位。这类药物被称为局部麻醉剂。在起搏器手术过程中,您可能处于完全清醒或轻度镇静状态。
术中
放置起搏器时,医生会在锁骨下方或其附近的大静脉中插入一根或多根导线。医生使用 X 线影像将导线引至心脏。
每根导线的一端与心脏的特定部位相连。另一端连接至起搏器内发出电信号的部件。这个部件被称为脉冲发生器,通常植入到锁骨下方的皮下部位。
无导线起搏器体积更小,所有部件都集成在一个装置中。其使用一根被称为导管的细软管置入心脏。医生通常会将导管插入腹股沟部位的血管。无导线起搏器通过导管进入体内,并引导至心脏的正确位置。
术后
植入起搏器后,您可能需要留院观察一天。出院前,医护团队会针对您的心律设定装置程序。安排人开车从医院载您回家。
起搏器植入后第一个月,医生可能会建议您避免提举重物或避免进行需要消耗大量体力的运动。避免对起搏器植入部位施加压力。如果出现疼痛,医护团队会告知您可以安全使用的药物。
特殊预防措施
起搏器通常不会因电气干扰而停止工作。但是,如果您植入了起搏器,建议遵循以下安全提示。
- 手机。 可以安全地使用手机。但手机与起搏器之间需要保持至少 15 厘米(6 英寸)的距离。不要将手机放在衬衫口袋中。使用手机通话时,请把手机放在起搏器位置的对侧耳边。
- 安检系统。 通过机场的金属探测器不会对起搏器产生干扰。但起搏器内的金属可能会触发警报。请勿在金属探测系统附近逗留过长时间。随身携带一张 ID 卡,表明您植入了起搏器。
- 医疗设备。 将您植入起搏器的情况告知医护团队的所有成员,包括牙医。MRI 或 CT 扫描可能会干扰该装置。一些治疗也可能会对其产生干扰。这些治疗方法包括癌症放射疗法、手术期间使用电流控制出血以及击碎较大肾结石或胆结石的声波疗法。
- 发电设备。 与焊接设备、高压变压器或电动发电机系统保持至少 61 厘米(2 英尺)的距离。如果您在此类设备附近工作,请咨询医护团队能否对您的工作环境进行安全测试。该项测试可以检查这些设备会不会干扰起搏器。
不太可能对起搏器产生干扰的设备包括:
- 电热毯。
- 电动剃须刀。
- 微波炉。
- 个人电脑。
- 收音机。
- 电视和遥控器。
- 烤面包机。
结果
起搏器可以改善极度疲倦、头重脚轻和昏厥等由于心跳缓慢引起的症状。大多数现代起搏器可以根据身体活动水平自动改变心跳速度。起搏器或许能让您有更加活跃的生活方式。
植入起搏器后需要定期进行健康检查。请向医务人员咨询您需要多长时间进行一次。如果出现体重增加、腿部或脚踝肿胀、晕倒或头晕等情况,请告知医护团队。
医务人员应每 3 至 6 个月检查一次起搏器。大多数起搏器都可以远程进行检查。这意味着您无须前往诊室进行检查。起搏器可以将装置及心脏信息以电子方式发送至医护团队的诊室。
起搏器电池的使用寿命一般为 5 至 15 年。如果电池停止工作,您需要通过手术更换电池。更换起搏器电池的手术通常要比首次植入装置的手术耗时更短。恢复速度也更快。
起搏器和临终问题
如果您植入了起搏器,并且患有危及生命且无法治愈的状况,该装置可能会延长您的生命。关于是否要在临终情境下关闭起搏器,目前存在不同观点。
如果您植入了起搏器并对关闭它存在疑虑,请咨询医护团队。您也可能希望与家人或照护者探讨您在临终情境下的选择。您可能希望将临终意愿写入预立指示。这是一份为您在无法交流时向您的家人和医护团队提供指示的法律文件。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。