概述
结肠镜检查
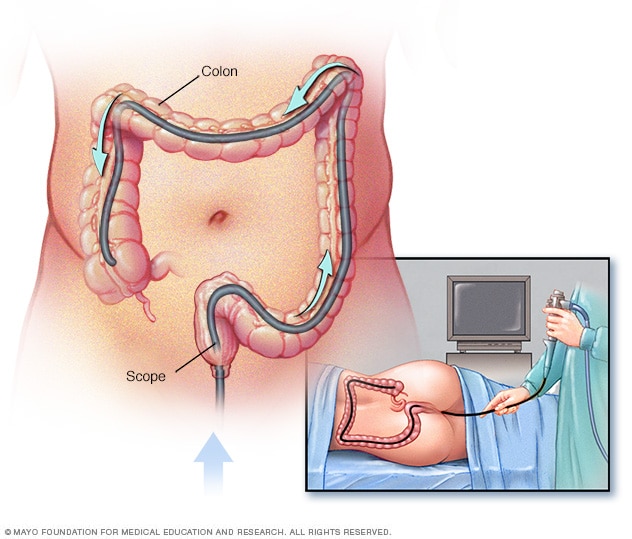
结肠镜检查
进行结肠镜检查时,医务人员将结肠镜放入直肠,检查整个结肠。
结肠镜检查是一种用于检查结肠、直肠内部以及在有指征时检查小肠末端的程序。它可以探查肛门出血、排便习惯改变或腹部疼痛等症状。它有助于检测影响结肠的状况,包括结肠直肠癌、炎性肠病(IBD)和憩室病。
结肠镜检查也经常用于无症状情况下的结肠直肠癌筛查。在检查过程中,可能会检测到结肠息肉,这是一种癌前组织隆起。切除这些息肉有助于预防结肠直肠癌的风险。结肠镜检查被认为是结肠直肠癌筛查最全面的方法之一,因为它允许医务人员在同一程序期间检查整个结肠并切除息肉。
在结肠镜检查期间,将一根名为结肠镜的细长软管置入直肠,并引导其通过结肠。结肠镜顶端的小型摄像头将图像发送至监视器,使医务人员能够仔细检查结肠内膜。还可能采集组织样本(称为活检),并送往实验室进行进一步评估。
目的
医务人员可能会建议进行结肠镜检查,以便:
-
检查肠道体征和症状。 结肠镜检查有助于评估与某些影响结肠的状况相关的症状(例如腹痛、直肠出血、长期腹泻或排便习惯改变)的可能病因。这些状况包括结肠直肠癌、息肉、憩室病以及炎性肠病(例如溃疡性结肠炎或克罗恩病)。它也可用于评估影像学检查中发现的异常情况。
结肠镜检查不用于诊断肠易激综合征(IBS)、乳糜泻或疝气。
-
结肠直肠癌筛查。对于患结肠癌的风险为中等的人群,建议从 45 岁开始进行结肠直肠癌筛查。结肠镜检查是其中一种筛查方案。当检查结果显示无需提前随访时,可每 10 年重复一次该检查。
具有风险因素的人群可能需要在 45 岁之前开始筛查,或更频繁地进行筛查。风险因素包括:
结肠镜检查是几种筛查方案之一。检查方法的选择取决于个体的风险因素和偏好。
- 监测息肉。 如果之前曾发现过息肉,可能会建议进行结肠镜检查随访,以寻找并切除其他息肉。这有助于降低患结肠直肠癌的风险。
- 治疗某些状况。 在某些情况下,结肠镜检查可用于治疗,例如切除增生物、解除梗阻或从结肠中取出异物。
结肠镜检查的转诊要求各不相同。请咨询医务人员或保险公司,以确定您是否需要转诊。
结肠镜检查与其他检查的比较
结肠镜检查可检查整个结肠和直肠,并允许在同一程序期间切除息肉。根据您的具体情况,可能会采用其他程序来检查消化系统。
上消化道内镜检查用于检查食管、胃和小肠上段。该检查不用于评估结肠或筛查结肠直肠癌。
居家粪便检测,例如 Cologuard 或粪便免疫化学检测(FIT),可分析粪便样本,以查找结肠直肠癌或晚期息肉的体征。但这些检测方法不能直接检查结肠,也无法切除息肉。粪便检测结果呈阳性时,需进行随访结肠镜检查。并不存在所谓的“居家结肠镜检查”。
乙状结肠镜检查仅检查结肠下段和直肠。结肠镜检查则可检查整个结肠。乙状结肠镜检查如发现异常,可能需要进行随访结肠镜检查。
风险
结肠镜检查通常被认为是安全的,但仍可能发生并发症。
可能的风险包括:
- 出血,这最常发生在息肉切除或采集组织样本之后。
- 结肠壁撕裂(称为穿孔),可能需要进一步治疗或手术。
- 对镇静剂的反应,包括呼吸或心脏相关问题,特别是在老年人或存在基础医疗状况的人群中。
如何进行准备
结肠镜检查前,您需要使用肠道准备制剂来排空结肠,以便在检查期间能够清晰地观察结肠和直肠内膜。
准备工作通常在检查前 1 至 2 天开始,具体时间取决于建议使用哪种类型的肠道准备制剂。
为了准备结肠镜检查,医务人员可能会要求您:
-
遵循特殊饮食。 在检查前的几天里,可能会要求您遵循低纤维或低渣饮食。这些饮食限制会在结肠中留下残渣的食物摄入。这些食物包括全谷物、果仁、种籽以及生水果或蔬菜。
在结肠镜检查前一天,您通常需要停止进食固体食物,并遵循清流质饮食。清流质饮食可能包括水、不加牛奶或奶油的茶或咖啡。还包括清汤和透明碳酸饮料。不要饮用红色液体,因为在检查过程中它们可能会被误认为是血液。您可能会被告知在检查前几个小时内停止饮用液体。
-
调整药物。 告知医务人员您正在服用的所有药物和补充剂,尤其是如果您患有糖尿病、高血压或心脏病,或者正在服用铁补充剂。
检查前可能需要调整或暂时停用血液稀释药物。其中包括阿司匹林、抗凝剂和影响血小板的药物。
-
服用肠道准备制剂。使用肠道准备制剂清空结肠内的粪便,通常在检查前一天晚上开始。有些方案要求在检查前一天晚上和检查当天早上都服用。
肠道准备制剂的类型包括:
- 液体泻药,这是最常用的肠道准备制剂,需要饮用处方溶液,以促使频繁排便。这些制剂通常采用分剂量服用的方式。您在检查前一天晚上服用一部分,在检查当天早上服用另一部分。
- 片剂类制剂,通过与清流质一同服用片剂来清洁结肠。对于一些无法耐受大量液体的人来说,这可能是一种选择。
- 柠檬酸镁制剂,在特定情况下可能会使用,但并非适用于所有人,尤其是存在肾脏、心脏或体液平衡状况的人。
肠道准备制剂通常在您开始服用后的几小时内起效。起效时间会因所使用的制剂类型和个体因素而有所不同。
随着结肠排空,粪便通常会从固体变稀薄,然后变成水样,颜色较浅或清亮。这种变化通常表明肠道准备制剂正在按预期发挥作用。在结肠排空粪便的过程中,大多数人会在几个小时内频繁排便,尤其是在每次服药后。即便在服完所有药物前粪便已呈清亮状,也必须按照指示用完所有肠道准备制剂,这一点至关重要。
如果您不能用完肠道准备制剂
如果您难以喝完所有的肠道准备制剂,或者喝下去后会呕吐,请联系医务人员获取指导。
如果您未能遵循医嘱用完肠道准备制剂,可能无法充分清理结肠,导致结肠检查难以进行。这可能需要推迟或重复进行该检查。
医务人员可能会建议调整肠道准备制剂或重新安排结肠镜检查时间,以确保检查能够安全且有效地完成。
特殊情况
某些情况可能会影响结肠镜检查的安排或操作方式,因此在检查前与医务人员讨论这些情况至关重要。
- 怀孕。除非有明确的医学原因且潜在益处大于风险,否则通常应避免在怀孕期间进行结肠镜检查。如果可行,通常会将其安排在孕中期进行。医护团队会针对镇静、体位摆放和监测采取特殊的预防措施。
- 月经期。 月经期间可以进行结肠镜检查。月经不会干扰检查操作或其准确性。
可能出现的情况
术中
结肠镜检查通常由专门诊治消化系统状况的医生(称为胃肠科医生)进行。在某些情况下,接受过内镜手术专业培训的外科医生也可以进行结肠镜检查。
您在结肠镜检查期间需要穿检查服,但没有其他任何衣物。您需要脱掉内裤。通常建议进行镇静或麻醉。大多数结肠镜检查会通过静脉给予镇静剂,帮助您在检查过程中放松并减轻不适。镇静程度可从中度镇静到深度镇静不等。在某些情况下,可能根据个体因素使用全身麻醉。
由于通常会使用镇静剂,结肠镜检查一般不会引起疼痛。检查开始时,您需要侧卧在检查台上,并且通常膝盖收起朝向胸部。医生将结肠镜插入您的直肠。当结肠镜移动或注入空气时,您可能会感觉胃抽筋或产生便意。这取决于您的镇静程度。
结肠镜长度可以贯通整个结肠,仪器中包括光源和管线,医生通过管将空气、二氧化碳或水注入结肠。空气或二氧化碳会使结肠膨胀,从而能更清晰地观察结肠内膜。结肠镜的顶端含有一个微型摄像头。摄像头会将图像发送到外部监视器上,以便医生研究结肠内部的情况。
医生还可能用导管插入器械,采集组织样本(称为活检)或切除息肉或其他组织部位。
结肠镜检查通常需要约 30 至 60 分钟。
术后
结肠镜检查后,您会被送往恢复区。医护团队会对您进行约一小时的监测。
镇静后
由于镇静会影响判断力和协调能力,您需要有人送您回家。您可能会被告知,在当天剩余时间内不要开车、返回工作岗位或做重要决定。
不适
结肠镜检查后,感到腹胀、胀气痛和排出大量气体的情况很常见。散步有助于缓解这些副作用。医护团队可能推荐对乙酰氨基酚(Tylenol 等)之类的常见止痛药。但不要服用阿司匹林。
结肠镜检查后的饮食
大多数人在检查后不久即可恢复进食。医务人员可能会建议先吃一些清淡或易消化的食物,尤其是当您感到腹胀或恶心时。
恢复时间
大多数人第二天就能恢复正常活动水平。恢复时间取决于所使用的镇静类型,以及是否提取了组织样本或切除了息肉。
结肠镜检查是轻缓地将纤维光学结肠镜送入直肠和大肠,以便进行下消化道检查。
结果
您的医务人员将查看结肠镜检查的结果,并与您分享。您可能会在检查当天收到部分信息。组织样本的实验室检测结果可能需要几天时间才能获得。
医务人员可能会使用阴性或阳性等术语来描述结肠镜检查结果。阴性结果意味着未发现息肉或组织变化。阳性结果意味着发现了息肉或组织变化,且可能需要随访。
未发现息肉或组织变化时
如果未观察到息肉或组织变化,医务人员可能会根据您的年龄和风险因素,建议您在未来再次进行结肠镜检查。
在以下情况下,您可能会被建议再次进行结肠镜检查:
- 如果您患结肠癌的风险处于平均水平且未观察到异常结果,建议在 10 年后再次检查。
- 如果仅切除了一或两个具有低风险特征的小息肉,建议在 7 至 10 年后再次检查。
- 如果您存在增加风险的因素,例如有息肉个人病史、患有某些遗传性状况或有结肠癌家族史,建议在 1 至 5 年后再次检查。
如果结肠内的粪便妨碍了全面检查,医务人员可能会建议您尽早重复结肠镜检查。具体时间取决于能够观察到的结肠范围。在下一次检查前,可能会建议采用不同的肠道准备制剂。
发现息肉或组织变化时
如果发现息肉或其他组织变化,通常会在检查过程中将其切除,并送往实验室进行检测。大多数息肉并非癌症,但部分息肉可能会随时间推移发展成癌症。
后续结肠镜检查的时间安排取决于您的检查结果和风险因素。
如果出现以下情况,医务人员可能会建议更早地进行下一次结肠镜检查:
- 发现了两个以上的息肉。
- 切除了一个直径约 1 厘米(约 1/3 英寸)以上的息肉。
- 实验室检测显示存在与未来患癌风险较高相关的特征。
- 发现了癌性息肉。
如果在检查过程中无法切除息肉或组织区域,您可能会被转诊给在切除大息肉方面具有经验的专科医生。也可能建议您接受手术。
检查的问题
如果内镜视野受限,医务人员可能建议重复进行结肠镜检查,或提前安排下次检查。如果内镜无法通过整个结肠,可能建议进行仿真结肠镜检查,以检查剩余区域。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
Feb. 06, 2026