Descripción general
Feocromocitoma y presión arterial irregular

Feocromocitoma y presión arterial irregular
Un feocromocitoma puede causar cambios grandes en la presión arterial. Cuando esto ocurre, se le conoce como una crisis. La presión arterial puede volver a valores saludables entre las crisis. Por lo tanto, los feocromocitomas pueden ser difíciles de diagnosticar. El gráfico muestra un período de nueve días de aumentos cortos e irregulares en la presión arterial debido a un feocromocitoma. Los puntos más bajos muestran la presión diastólica, que es el valor inferior de la lectura. Los puntos más altos muestran la presión sistólica, que es el valor superior de la lectura. Por ejemplo, el primer aumento de presión arterial se observa en el segundo día, con una lectura de 250/110 mililitros de mercurio.
Un feocromocitoma es un tumor poco común que se presenta en una glándula suprarrenal. La mayoría de las veces, el tumor no es canceroso y no se ha diseminado a otras partes del cuerpo. Esto se denomina feocromocitoma benigno o no metastásico. Rara vez, el tumor es canceroso y se ha diseminado a otras partes del cuerpo. Esto se denomina feocromocitoma maligno o metastásico.
Hay dos glándulas suprarrenales, una encima de cada riñón. Las glándulas suprarrenales producen hormonas que ayudan a controlar procesos esenciales del organismo, como la presión arterial. Normalmente, el feocromocitoma se desarrolla en una sola glándula suprarrenal. Pero los tumores pueden formarse en ambas glándulas suprarrenales.
En el caso de un feocromocitoma, el tumor libera hormonas que pueden causar diversos síntomas. Entre ellos están hipertensión arterial, dolor de cabeza, sudoración y síntomas de un ataque de pánico. Si no se trata el feocromocitoma, pueden presentarse daños graves o que ponen en riesgo la vida en otros sistemas del cuerpo.
La cirugía para extirpar un feocromocitoma suele llevar la presión arterial a rangos saludables.
Productos y servicios
Síntomas
Un feocromocitoma suele causar los siguientes síntomas:
- Presión arterial alta.
- Dolor de cabeza.
- Sudoración intensa.
- Ritmo cardíaco acelerado.
Algunas personas con feocromocitomas también presentan síntomas como:
- Temblores nerviosos.
- Palidez o piel que se vuelve de un color más claro.
- Falta de aire.
- Síntomas de ataque de pánico, que pueden incluir miedo intenso y repentino.
- Ansiedad o sensación de fatalidad.
- Problemas de visión.
- Estreñimiento.
- Pérdida de peso.
Algunas personas con feocromocitomas no tienen síntomas. No se dan cuenta de que tienen el tumor hasta que una prueba por imágenes lo detecta.
Episodios de síntomas
La mayoría de las veces, los síntomas del feocromocitoma aparecen y desaparecen. Cuando empiezan repentinamente y aparecen una y otra vez, se conocen como episodios o ataques. Quizás estos episodios tengan un desencadenante que se puede detectar, o quizás no.
Ciertas actividades o afecciones pueden derivar en un episodio; por ejemplo:
- Ejercicio físico intenso
- Ansiedad o estrés
- Cambios en la posición del cuerpo, como inclinarse o ponerse de pie después de estar sentado o recostado
- Trabajo de parto y parto
- Una cirugía y un medicamento, que se conoce como anestésico, el cual te pone en un estado similar al sueño durante el procedimiento quirúrgico
Los alimentos con alto contenido de tiramina, una sustancia que afecta la presión arterial, también pueden desencadenar episodios. Es común encontrar la tiramina en los alimentos fermentados, añejados, en vinagre, curados, demasiado maduros, o pasados. Estos alimentos incluyen los siguientes:
- Algunos quesos
- Algunas cervezas y vinos
- Frijoles (porotos) de soya o productos hechos con soya
- Chocolate
- Carnes ahumadas o deshidratadas
Ciertos medicamentos y fármacos que pueden desencadenar los episodios incluyen los siguientes:
- Medicamentos para la depresión, que se conocen como antidepresivos tricíclicos. Algunos ejemplos de antidepresivos tricíclicos son la amitriptilina y la desipramina (Norpramin).
- Medicamentos para la depresión que se conocen como inhibidores de la monoaminooxidasa, como fenelzina (Nardil), tranilcipromina (Parnate) e isocarboxazida (Marplan). El riesgo de episodios es incluso más alto si estos medicamentos se toman con comidas o bebidas con alto contenido de tiramina.
- Estimulantes, como la cafeína, las anfetaminas o la cocaína.
When to see a doctor
La presión arterial alta es uno de los principales síntomas del feocromocitoma. Sin embargo, muchas personas con presión arterial alta no tienen un tumor suprarrenal. Habla con tu profesional de atención médica si alguno de los siguientes factores se aplican en tu caso:
- Episodios de síntomas vinculados al feocromocitoma, como dolores de cabeza, sudoración y latidos fuertes y acelerados
- Dificultad para controlar la presión arterial alta con el tratamiento actual
- Presión arterial alta que empieza antes de los 20 años
- Aumentos significativos y recurrentes en la presión arterial
- Antecedentes familiares de feocromocitoma
- Antecedentes familiares de una afección genética relacionada Estos incluyen neoplasia endocrina múltiple tipo 2, enfermedad de von Hippel-Lindau, síndromes de paraganglioma hereditarios y neurofibromatosis 1.
Causas
Sistema endocrino
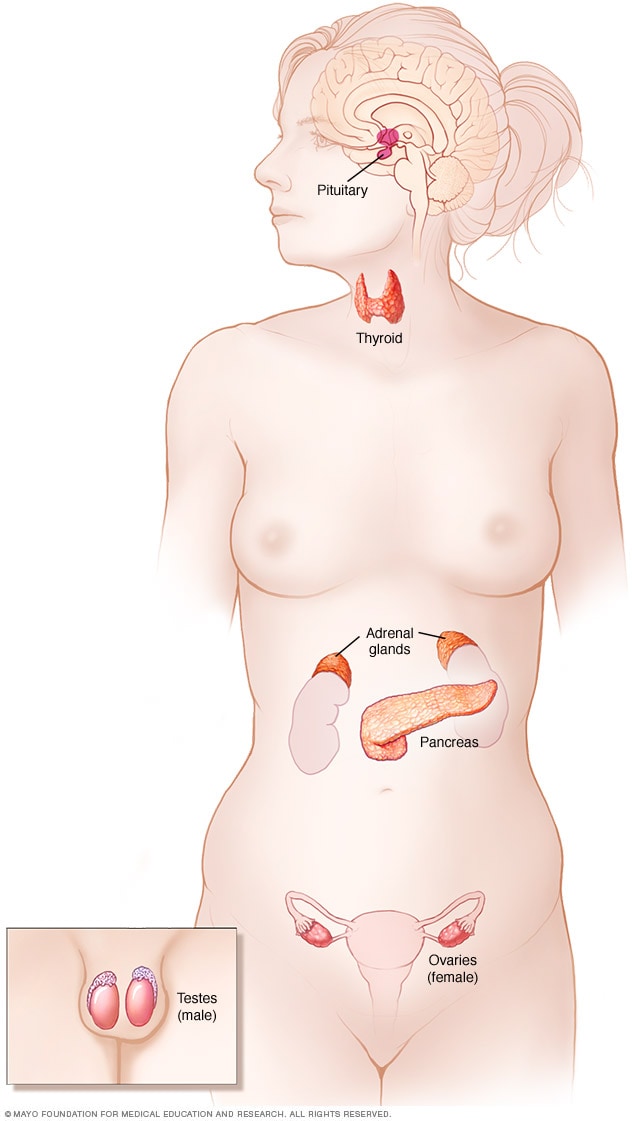
Sistema endocrino
El sistema endocrino consiste en glándulas y órganos que crean hormonas. El sistema endocrino comprende la glándula pituitaria, la glándula tiroides, las glándulas paratiroides, las glándulas suprarrenales, el páncreas, los ovarios o los testículos.
Los investigadores desconocen la causa exacta del feocromocitoma. El tumor se forma en las células cromafines. Estas células se encuentran en el centro de la glándula suprarrenal. Liberan determinadas hormonas, principalmente adrenalina y noradrenalina. Estas hormonas ayudan a controlar muchas funciones del cuerpo, como el ritmo cardíaco, la presión arterial y la glucosa sanguínea.
La adrenalina y la noradrenalina desencadenan la reacción de lucha o fuga del cuerpo. Esa respuesta se produce cuando el cuerpo cree que existe una amenaza. Las hormonas hacen que la presión arterial aumente y que el corazón lata más rápido. También preparan otros sistemas corporales para que puedas reaccionar con rapidez. Un feocromocitoma hace que se liberen más de estas hormonas, y esto sucede cuando no estás en una situación de amenaza.
Si bien la mayoría de las células cromafines se encuentran en las glándulas suprarrenales, también hay pequeños grupos de estas células en el corazón, la cabeza, el cuello, la vejiga, la zona del estómago y a lo largo de la columna vertebral. A los tumores de las células cromafines que se forman fuera de las glándulas suprarrenales se los conoce como paragangliomas. Este tipo de tumor puede ocasionar los mismos efectos en el cuerpo que el feocromocitoma.
Factores de riesgo
Neoplasia endocrina múltiple de tipo 2B (NEM 2B)

Neoplasia endocrina múltiple de tipo 2B (NEM 2B)
Las personas con neoplasia endocrina múltiple tipo 2B tienen tumores en los nervios de los labios, la boca, los ojos y el aparato digestivo. También pueden tener un feocromocitoma, que es un tumor en la glándula suprarrenal, y cáncer medular de tiroides.
La edad de una persona y determinadas afecciones pueden aumentar el riesgo de padecer un feocromocitoma.
La mayoría de los feocromocitomas se descubren en personas de entre 20 y 50 años. Pero el tumor puede desarrollarse a cualquier edad.
Las personas que tienen determinadas afecciones genéticas poco comunes presentan un mayor riesgo de tener un feocromocitoma. Los tumores, por lo general, no son cancerosos y no se han diseminado por el cuerpo. Este tipo de tumor se denomina feocromocitoma benigno o no metastásico. Rara vez, los tumores son cancerosos y se diseminan por el cuerpo. Este tipo de tumor se denomina feocromocitoma maligno o no metastásico. A menudo, los tumores benignos relacionados con estas afecciones genéticas poco frecuentes se forman en ambas glándulas suprarrenales. Entre las afecciones genéticas relacionadas con el feocromocitoma están las siguientes:
- Neoplasia endocrina múltiple tipo 2 (MEN 2). Esta afección puede causar tumores en más de una parte del sistema de producción de hormonas del cuerpo, denominado sistema endocrino. Existen dos tipos de MEN 2: el 2A y el 2B. Ambos pueden implicar la presencia de feocromocitomas. Otros tumores asociados con esta afección pueden aparecer en otras partes del cuerpo, como la tiroides, las glándulas paratiroides, los labios, la boca y el sistema digestivo.
- Enfermedad de Von Hippel-Lindau. Esta afección puede causar tumores en muchas partes del cuerpo. Los posibles lugares son el cerebro y la médula espinal, el sistema endocrino, el páncreas y los riñones.
- Neurofibromatosis tipo 1. Esta afección causa tumores en la piel denominados neurofibromas. También puede causar tumores del nervio óptico, que está situado en la parte posterior del ojo que se conecta con el cerebro.
- Síndromes hereditarios de paraganglioma. Estas afecciones se transmiten de una generación a otra y pueden generar feocromocitomas o paragangliomas.
Complicaciones
Un feocromocitoma puede llevar a otros problemas de salud. La hipertensión arterial vinculada con un feocromocitoma puede dañar los órganos, especialmente los tejidos del corazón y el sistema cardiovascular, el cerebro y los riñones. Este daño puede causar afecciones peligrosas, entre las que se incluyen:
- Enfermedades cardíacas.
- Accidente cerebrovascular.
- Insuficiencia renal.
- Pérdida de la visión.
Tumores cancerosos
Rara vez, un feocromocitoma se disemina a otras partes del cuerpo. Cuando esto sucede, el tumor se considera canceroso o maligno y se denomina feocromocitoma metastásico. Las células cancerosas de un feocromocitoma o paraganglioma suelen desplazarse al sistema linfático, los huesos, el hígado o los pulmones.