نظرة عامة
داء أديسون حالة نادرة تحدث عندما لا ينتج الجسم ما يكفي من بعض الهرمونات. ويُعرف داء أديسون أيضًا بالقصور الكظري الأولي. عند الإصابة بداء أديسون، تنتج الغدتان الكظريتان كمية قليلة جدًا من هرمون الكورتيزول، وفي كثير من الأحيان، تنتج أيضًا كمية قليلة جدًا من هرمون آخر يسمى الألدوستيرون.
يسبب تضرر الغدتين الكظريتين داء أديسون. يمكن أن تبدأ الأعراض تدريجيًا. وقد تشمل الأعراض المبكرة التعب الشديد والرغبة الملحّة في تناول الملح وفقدان الوزن.
يمكن أن يصيب داء أديسون أي شخص. ويمكن أن يشكل خطرًا على الحياة إذا تُرك دون علاج. ويشمل العلاج تناول هرمونات مصنَّعة في المختبر لتعويض الهرمونات الناقصة.
المنتجات والخدمات
الأعراض
عادةً تظهر أعراض مرض أديسون ببطء، وغالبًا على مدار أشهر. قد تحدث الإصابة بالمرض ببطء كبير لدرجة أن الأشخاص المصابين به قد يتجاهلون أعراضه في البداية. يمكن أن تتفاقم الأعراض بسرعة بسبب الإجهاد الجسدي مثل المرض أو الإصابة.
قد تؤثر أعراض مرض أديسون المبكرة فيك بطرق مختلفة، حيث يمكن أن تُسبب بعض الأعراض المبكرة الانزعاج أو فقدان الطاقة، ويشمل ذلك:
- التعب الشديد، الذي يُسمى أيضًا الإرهاق.
- الدوخة أو الإغماء عند الوقوف من وضعية الجلوس أو الاستلقاء. ويحدث هذا بسبب أحد أنواع انخفاض ضغط الدم الذي يُسمى انخفاض ضغط الدم الوضعي.
- التعرُّق بسبب انخفاض مستوى السكر في الدم، الذي يُسمى أيضًا نقص سكر الدم.
- اضطراب المعدة أو الإسهال أو القيء.
- ألم في منطقة المعدة أو البطن.
- تقلصات مؤلمة أو ضعف أو ألم واسع الانتشار في العضلات أو ألم في المفاصل.
يمكن أن تُسبب أعراض مبكرة أخرى تغيرات في مظهرك، مثل:
- تساقط شعر الجسم.
- اسمرار مناطق من الجلد، خاصةً الندبات والشامات. وقد تصعب رؤية هذه التغييرات على البشرة السمراء أو البُنية.
- فقدان الوزن بسبب قلة الشعور بالجوع.
يمكن أن تؤثر الأعراض المبكرة لمرض أديسون أيضًا في المشاعر والصحة العقلية والرغبات. وتشمل هذه الأعراض ما يلي:
- الاكتئاب.
- سرعة الانفعال.
- انخفاض الدافع الجنسي لدى النساء.
- الرغبة الملحّة في تناول الأطعمة المالحة.
الأعراض الطارئة بسبب النوبة الكظرية
في بعض الأحيان، تتفاقم أعراض مرض أديسون بسرعة. وإذا حدث ذلك، فهي حالة طارئة تُعرف باسم النوبة الكظرية. قد تسمع أيضًا أنها تسمى بالنوبة الأديسونية أو فشل الغدة الكظرية الحاد. اتصل برقم 911 (إذا كنت في الولايات المتحدة) أو رقم خدمات الطوارئ في بلدك أو مدينتك إذا كنت مصابًا بمرض أديسون مع أي من الأعراض التالية:
- الوهن الشديد.
- ألم حاد ومفاجئ في أسفل الظهر أو منطقة المعدة أو الساقين.
- اضطراب شديد في المعدة أو القيء أو الإسهال.
- الفقدان الشديد لماء الجسم، ويسمى أيضًا الجفاف.
- الحُمّى.
- ارتباك أو وعي أقل بكثير بما يحيط بك.
- فقدان الوعي.
- انخفاض ضغط الدم والإغماء.
يمكن أن تؤدي النوبة الكظرية إلى الوفاة إذا لم يتم علاجها بشكل سريع.
متى تزور الطبيب
استشر اختصاصي الرعاية الصحية إذا ظهرت لديك أعراض مرض أديسون الشائعة، مثل:
- الإرهاق المستمر.
- ضعف العضلات.
- فقدان الشهية.
- اسمرار مناطق معينة من الجلد.
- فقدان الوزن دون سبب واضح.
- اضطراب شديد في المعدة، أو قيء، أو ألم في البطن.
- الشعور بالدُّوار أو الإغماء عند الوقوف.
- الرغبات الملحّة في تناول الأطعمة المالحة.
اطلب الرعاية الطبية الطارئة فورًا إذا ظهرت لديك أي أعراض للنوبة الكظرية.
الأسباب
الغدد الكظرية
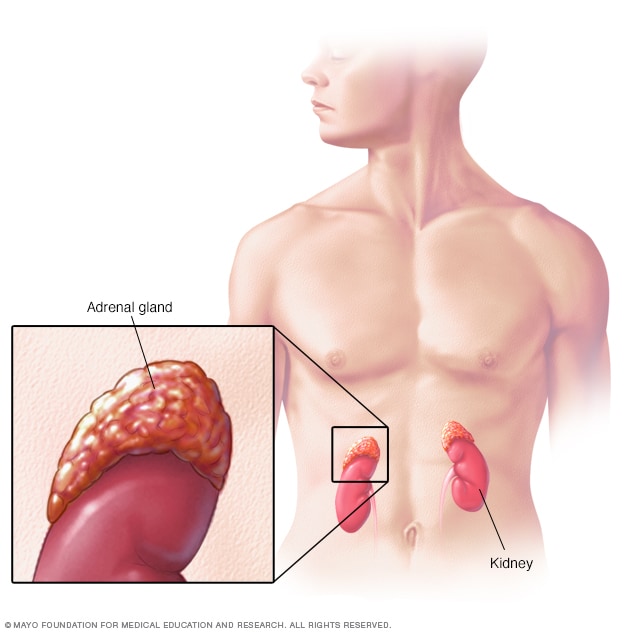
الغدد الكظرية
تفرز الغدد الكظرية، الموجودة أعلى الكلى، هرمونات تساعد على تنظيم الأيض والجهاز المناعي وضغط الدم ووظائف مهمة أخرى. رغم صِغَر حجم هذه الغدد، فإنها تتحكم في كثير مما يحدث في الجسم.
يسبب تضرر الغدتين الكظريتين مرض أديسون. وتقع هاتان الغدتان فوق الكلى مباشرةً. الغدتان الكظريتان جزء من جهاز الغدد والأعضاء المسؤول عن إفراز الهرمونات، المُسمى أيضًا بجهاز الغدد الصمَّاء. تفرز الغدتان الكظريتان هرمونات تؤثر في جميع أعضاء وأنسجة الجسم تقريبًا.
تتكون الغدتان الكظريتان من طبقتين. تفرز الطبقة الداخلية، التي تُسمى اللُب، هرمونات مثل الأدرينالين. وتتحكم تلك الهرمونات في استجابة الجسم للتوتر. بينما تفرز الطبقة الخارجية، التي تُسمى القشرة، مجموعة من الهرمونات تسمى الكورتيكوستيرويدات. تشمل الكورتيكوستيرويدات:
- القشرانيات السكرية.تشمل هذه الهرمونات الكورتيزول وتؤثر في قدرة الجسم على تحويل الطعام إلى طاقة. وتؤدي دورًا في الجهاز المناعي وتساعد الجسم على الاستجابة للتوتر.
- القشرانيات المعدنية. تشمل هذه الهرمونات الألدوستيرون. وتحافظ على توازن الصوديوم والبوتاسيوم في الجسم للحفاظ على ضغط الدم في النطاق الطبيعي.
- الأندروجينات. تُفرز الغدد الكظرية كميات صغيرة من هذه الهرمونات الجنسية لدى كل الأشخاص. وتُسبب التطور الجنسي لدى الذكور. وتؤثر في كتلة العضلات وشعر الجسم والدافع الجنسي وتعزز الإحساس بالعافية لدى كل الأشخاص.
يُعرف مرض أديسون أيضًا بالقصور الكظري الأوّلي. وتُسمى الحالة ذات الصلة بالقصور الكظري الثانوي. وتختلف الأسباب التي تُسبب هذه الحالات.
داء أديسون، ويُعرف أيضًا بالقصور الكظري الأوّلي
تحدث هذه الحالة عندما تتعرّض الطبقة الخارجية للغدد الكظرية للتلف ولا يمكنها إفراز كميات كافية من الهرمونات الضرورية. وفي معظم الحالات، يكون هذا التلف ناتجًا عن الإصابة بمرض يهاجم فيه الجهاز المناعي الأنسجة والأعضاء السليمة بالخطأ، ويُعرف بمرض المناعة الذاتية. الأشخاص المصابون بداء أديسون أكثر عُرضة من غيرهم للإصابة بأمراض المناعة الذاتية الأخرى أيضًا.
تشمل الأسباب الأخرى للإصابة بداء أديسون ما يلي:
- عدوى السل الخطيرة التي تصيب الرئتين بشكل أساسي، لكنها قد تُسبب أيضًا تلف الغدد الكظرية.
- حالات العَدوى الأخرى التي تصيب الغدد الكظرية.
- انتشار السرطان إلى الغدد الكظرية.
- نزيف في الغدد الكظرية.
- مجموعة من الحالات الوراثية الموجودة منذ الولادة والتي تُصيب الغدد الكظرية، وتُعرف بفرط التنسج الكظري الخلقي.
- الأدوية التي تمنع إنتاج الغلوكوكورتيكويد في الجسم، مثل كيتوكونازول (Ketozole) وميتوتان (Lysodren) وإيتوميدات (Amidate). أو الأدوية التي تعيق عمل الغلوكوكورتيكويد في الجسم، مثل ميفيبريستون (Mifeprex و Korlym).
- علاج السرطان باستخدام مثبطات نقاط التفتيش المناعية.
قصور الغدة الكظرية الثانوي
يُصاحب هذا النوع من القصور الكظري ظهور العديد من الأعراض المشابهة لتلك المرتبطة بداء أديسون، إلا أنه أكثر شيوعًا من داء أديسون. تحدث حالة القصور الكظري الثانوي عندما لا تُحفّز الغدة النخامية القريبة من الدماغ الغدد الكظرية على إفراز هرمون الكورتيزول.
تُفرز الغدة النخامية بشكل طبيعي هرمونًا يُسمى الهرمون الموجه لقشر الكظر. ومن ثَمَّ، يُحفِّز هذا الهرمون الموجه لقشر الكظر الطبقة الخارجية للغدد الكظرية على إفراز هرموناتها، مثل الغلوكوكورتيكويدات والأندروجينات. ولكن في حال القصور الكظري الثانوي، يؤدي النقص الشديد في مستوى الهرمون الموجه لقشر الكظر إلى إفراز الغدد الكظرية لكمية ضئيلة للغاية من هذه الهرمونات.
تشبه معظم أعراض القصور الكظري الثانوي تلك الأعراض المرتبطة بداء أديسون، إلا أن الأشخاص المصابين بالقصور الكظري الثانوي لا تظهر لديهم مناطق داكنة في الجلد، كما أنهم أقل عُرضة للإصابة بالجفاف الشديد أو انخفاض ضغط الدم. لكنهم أكثر عُرضة لانخفاض مستوى السكر في الدم.
وفيما يلي العوامل التي قد تؤدي إلى نقص شديد في مستوى الهرمون الموجه لقشر الكظر الذي تفرزه الغدة النخامية:
- أورام الغدة النخامية غير السرطانية.
- جراحة بالغدة النخامية أو العلاج الإشعاعي لها.
- إصابة الدماغ.
وجدير بالذكر أنه قد يكون هناك سبب مؤقت لحالة القصور الكظري الثانوي لدى بعض الأشخاص وهو التوقف المفاجئ عن استخدام أدوية الكورتيكوستيرويدات، وخاصةً أن هذه الأدوية تُستخدَم لعلاج أمراض مثل الربو والتهاب المفاصل، إلا أن إيقافها بشكل مفاجئ بدلاً من تخفيف جرعتها بالتدريج قد يؤدي إلى الإصابة بالقصور الكظري الثانوي.
عوامل الخطورة
لا يوجد لدى أغلب الأشخاص المصابين بمرض أديسون أي عوامل تجعلهم عُرضة بشكل أكبر لخطر الإصابة بالحالة. لكن قد تزيد العوامل التالية خطر التعرض للإصابة بالقصور الكظري:
- وجود سيرة مرَضية من الإصابة بمرض أو الخضوع لجراحة تؤثر في الغدة النخامية أو الغدتين الكظريتين.
- تغيرات جينية معينة تؤثر في الغدة النخامية أو الغدتين الكظريتين. ويشمل ذلك التغيرات الجينية التي تُسبب مرض فرط التنسج الكظري الخلقي الوراثي.
- أمراض الغدد الصماء المناعية الذاتية الأخرى، مثل قصور الدرقية أو داء السكري من النوع الأول.
- إصابات الدماغ الرضحية.
المُضاعَفات
يمكن أن يؤدي داء أديسون إلى حدوث مضاعفات، وهي تشمل النوبة الكظرية، والمعروفة أيضًا بالنوبة الأديسونية. إذا كنت مصابًا بداء أديسون ولم تبدأ العلاج بعد، فقد تواجه هذه المضاعفات المهددة للحياة.
تعرض الجسم للإجهاد مثل حدوث إصابة أو عدوى أو مرض يمكن أن يحفِّز الإصابة بالنوبة الكظرية. عادةً، تفرز الغدد الكظرية عند الاستجابة للإجهاد البدني ضعفي أو ثلاثة أضعاف الكمية المعتادة من الكورتيزول. ولكن في حال القصور الكظري، لا تنتج الغدتان الكظريتان كمية كافية من الكورتيزول لتلبية احتياجات الجسم، مما قد يؤدي إلى حدوث النوبة الكظرية.
تُسبب النوبة الكظرية انخفاض ضغط الدم وانخفاض مستوى السكر في الدم وارتفاع مستوى البوتاسيوم في الدم. ويتطلب هذا النوع من المضاعفات علاجًا فوريًا.
الوقاية
لا يمكن تجنُّب الإصابة بمرض أديسون. لكن يمكنك اتخاذ خطوات لتقليل خطر الإصابة بالنوبة الكظرية:
- تحدث مع اختصاصي الرعاية الصحية إذا كنت تشعر دائمًا بالتعب أو الضعف أو تفقد الوزن من دون أن تبذل مجهودًا لذلك. واسأل عما إذا كان يجب عليك إجراء الاختبار المتعلق بالقصور الكظري.
- إذا كنت مصابًا بمرض أديسون، فاسأل اختصاصي الرعاية الصحية عما يجب عليك فعله عند الشعور بالإعياء. وستحتاج على الأرجح إلى تعلُّم كيفية تعديل كمية الدواء الذي تتناوله. وقد تحتاج أيضًا إلى تناول الدواء عن طريق الحقن.
- إذا شعرت بإعياء شديد، فاذهب إلى قسم الطوارئ. وهذا أمر مهم للغاية إذا كنت تتقيأ ولا يمكنك تناول الدواء.
يشعر بعض الأشخاص المصابين بمرض أديسون بالقلق من الآثار الجانبية الخطيرة لأدوية الكورتيكوستيرويدات. لكن من غير المرجح أن يتعرض المصابون بمرض أديسون للآثار الجانبية الناتجة عن الحصول على جرعات كبيرة من الكورتيكوستيرويدات المستخدمة لعلاج العديد من الأمراض الأخرى. وهذا لأن الجرعة الموصوفة تكون أقل بكثير وتعوض فقط الكمية المفقودة.
إذا كنت تتناول الكورتيكوستيرويدات، فتابع مع اختصاصي الرعاية الصحية بانتظام للتأكد من عدم زيادة الجرعة أكثر من اللازم.