Diagnósticos
El diagnóstico de la pancreatitis suele comenzar con una revisión de tu historial médico y tus síntomas. El profesional de atención médica podría realizarte un examen físico para verificar si hay dolor o sensibilidad en el abdomen.
Entre las pruebas y los procedimientos utilizados para diagnosticar la pancreatitis se encuentran los siguientes:
- Los análisis de sangre pueden dar indicios sobre el funcionamiento del sistema inmunitario, el páncreas y los órganos relacionados.
- Una ecografía puede mostrar cálculos biliares en la vesícula biliar o inflamación del páncreas.
- Una tomografía computarizada puede mostrar cálculos biliares y el grado de inflamación.
- Una resonancia magnética permite detectar tejidos o estructuras irregulares en la vesícula biliar, el páncreas y los conductos biliares.
- Una ecografía endoscópica es un dispositivo de ecografía colocado en una pequeña sonda que se introduce por la boca hasta el aparato digestivo superior. Puede mostrar inflamación, cálculos biliares, cáncer y obstrucciones en el conducto biliar o pancreático.
- Una colangiopancreatografía retrógrada endoscópica combina una endoscopia e imágenes de rayos X para examinar los conductos biliares y pancreáticos.
- Los análisis de heces pueden medir los niveles de grasa que podrían indicar que tu aparato digestivo no está absorbiendo los nutrientes como debería.
- Se pueden realizar pruebas de función pancreática con el líquido extraído del páncreas durante una endoscopia. Esto puede mostrar cómo está funcionando el páncreas.
El profesional de atención médica podría recomendarte otras pruebas, según tus síntomas y las demás afecciones que puedas tener.
Más información
Tratamientos
No hay un medicamento específico para tratar la pancreatitis. El tratamiento comienza con una hospitalización para controlar los síntomas y las complicaciones. Esto incluye lo siguiente:
- Medicamentos para el dolor. La pancreatitis puede causar un dolor intenso. El equipo de atención médica te puede administrar medicamentos para ayudar a controlar el dolor.
- Líquidos intravenosos. Es posible que te administren líquidos a través de una vena del brazo para mantenerte hidratado.
- Nutrición. Podrás volver a comer cuando lo puedas hacer sin vomitar ni sentir dolor. En algunos casos, se usa una sonda de alimentación.
Cuando los síntomas y las complicaciones están bajo control, se usan otros tratamientos para tratar las causas subyacentes. Estos pueden incluir lo siguiente:
Colangiopancreatografía retrógrada endoscópica
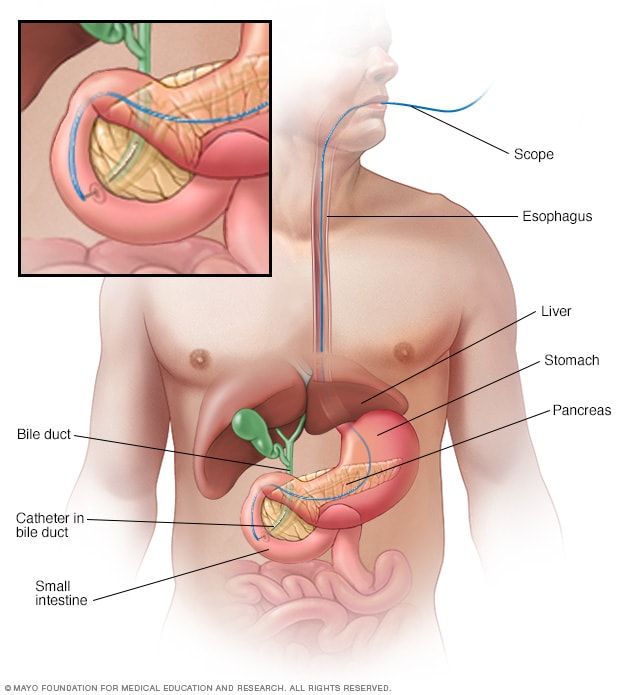
Colangiopancreatografía retrógrada endoscópica
En la colangiopancreatografía retrógrada endoscópica, se usa una sustancia de contraste para resaltar los conductos biliares en imágenes de rayos X. Un endoscopio, que es una sonda delgada y flexible con una cámara en el extremo, baja por la garganta hasta llegar al intestino delgado. A través del endoscopio se pasa una pequeña sonda hueca o catéter para introducir la sustancia de contraste. También se pueden usar pequeños instrumentos a través del catéter para extraer cálculos biliares.
- Procedimientos para desbloquear los conductos biliares. Un procedimiento llamado colangiopancreatografía retrógrada endoscópica se usa para encontrar y extraer los cálculos biliares. Se introduce una sonda larga con una cámara a través de la boca y el sistema digestivo hasta el conducto biliar. Esta sonda también se usa para introducir pequeños instrumentos a fin de extraer los cálculos y desbloquear el conducto biliar. La colangiopancreatografía retrógrada endoscópica puede causar una pancreatitis aguda, por lo que puede que no sea adecuada para todas las personas.
- Cirugía de la vesícula biliar. Si los cálculos biliares son la causa de la pancreatitis, podría recomendarse una colecistectomía, que es un procedimiento quirúrgico para extirpar la vesícula.
- Procedimientos para el páncreas. Se pueden realizar procedimientos con una cámara endoscópica e instrumentos para drenar el líquido del páncreas o para quitar el tejido afectado por la enfermedad.
- Tratamiento para el consumo excesivo de alcohol o tabaco. Si la causa de la pancreatitis es el consumo excesivo de alcohol o tabaco, el profesional de atención médica podría recomendar un programa de tratamiento. Continuar con el consumo de alcohol o tabaco empeora la pancreatitis y lleva a complicaciones graves.
- Tratamiento para los niveles altos de triglicéridos. Si los niveles de triglicéridos están elevados, el profesional de atención médica podría recomendarte medicamentos para reducirlos. Los niveles elevados continuos de triglicéridos pueden causar que la pancreatitis vuelva a aparecer en el futuro.
- Cambios en los medicamentos. Si la causa probable de la pancreatitis aguda es un medicamento, el profesional de atención médica trabajará contigo para encontrar otras opciones.
Tratamientos adicionales para la pancreatitis crónica
La pancreatitis crónica podría requerir tratamientos adicionales, como los siguientes:
- Control del dolor. La pancreatitis crónica suele causar dolor intenso y a largo plazo. Además de recetar medicamentos, el profesional de atención médica examinará las causas o complicaciones de la pancreatitis crónica que causan dolor. Los tratamientos pueden incluir procedimientos para mejorar el drenaje del páncreas o inyecciones para bloquear las señales nerviosas del páncreas al cerebro. Es posible que te remitan a un especialista en dolor.
- Enzimas para mejorar la digestión. Cuando la pancreatitis crónica causa diarrea o pérdida de peso, puedes tomar suplementos de enzimas pancreáticas. Cuando se toman con cada comida, estos suplementos de enzimas ayudan al cuerpo a descomponer y utilizar los nutrientes de los alimentos.
- Cambios en la alimentación. El profesional de atención médica te puede remitir a un dietista, quien puede ayudarte a planificar comidas con alto contenido de nutrientes.
- Cirugía. Se puede recurrir a la cirugía cuando la pancreatitis crónica no responde a otros tratamientos. La cirugía puede consistir en la derivación del conducto pancreático obstruido o, en raras ocasiones, en la extirpación del páncreas.
Más información
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Modo de vida y remedios caseros
Una vez que dejes el hospital, puedes tomar medidas para continuar con la recuperación de la pancreatitis, como las siguientes:
- Dejar de consumir bebidas alcohólicas. Aunque el alcohol no haya sido la causa probable de la pancreatitis, es mejor dejar de beber mientras te recuperas. Si se cree que fue la causa, deja de consumir bebidas alcohólicas. Si no lo puedes hacer por tus propios medios, pide ayuda a un profesional de atención médica. Este puede remitirte a programas locales que te ayuden a dejar de beber.
- Dejar de fumar. Si fumas, deja de hacerlo. Si no puedes dejarlo por tus propios medios, pide ayuda a un profesional de atención médica. Los medicamentos y el asesoramiento pueden ayudarte a dejar de fumar.
- Elegir una alimentación equilibrada. Elige una alimentación equilibrada que incluya frutas y verduras frescas, granos o cereales integrales y proteínas magras.
- Beber más líquidos. La pancreatitis puede causar deshidratación, por lo que debes beber más líquidos durante el día. Te puede resultar útil tener siempre contigo una botella o vaso de agua.
Preparación para la consulta
Si presentas síntomas, puedes comenzar por ver a un profesional de atención primaria. Este puede remitirte a un gastroenterólogo, que es un especialista en el sistema digestivo.
Qué puedes hacer
A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
- Ten en cuenta todo lo que necesitas hacer con anterioridad. Cuando programes una cita, asegúrate de preguntar si hay algo que debes hacer con anticipación, como restringir tu dieta.
- Anota los síntomas que tengas, incluidos aquellos que no parezcan estar relacionados con el motivo por el que programaste la cita.
- Anota la información personal importante, como situaciones de alto estrés o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas y los suplementos que tomas, junto con las dosis.
- Pídele a un familiar o un amigo que te acompañe. Puede ser difícil recordar toda la información que recibes durante una cita médica. La persona que te acompañe puede recordar algún detalle que hayas pasado por alto u olvidado.
- Escribe las preguntas que quieras hacerle al equipo de atención médica.
Estas son algunas preguntas que puedes hacer sobre la pancreatitis:
- ¿Cuál podría ser la causa de los síntomas o la afección?
- ¿Cuáles son las otras causas posibles de los síntomas o la afección?
- ¿Qué tipo de pruebas deben hacerme?
- ¿Es probable que la afección sea temporal o crónica?
- ¿Cuál es el mejor plan de acción?
- ¿Cuáles son las alternativas al enfoque principal que se sugiere?
- Tengo otras afecciones de la salud. ¿Cuál es la mejor manera de controlar la pancreatitis junto con estas afecciones?
- ¿Debería consultar con un especialista? ¿Cómo puedo saber si mi seguro cubre a un especialista?
- ¿Existe alguna opción genérica del medicamento que me receta?
- ¿Tiene folletos u otros materiales impresos que pueda llevarme? ¿Qué sitios web me recomienda?
- ¿Debo programar una consulta de seguimiento?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es probable que el profesional de atención médica te haga varias preguntas, como las siguientes:
- ¿Cuándo comenzaste a tener síntomas?
- ¿Los síntomas aparecen y desaparecen o se mantienen estables?
- ¿Cuál es la intensidad de los síntomas?
- ¿Hay algo que mejore los síntomas?
- ¿Hay algo que empeore los síntomas?
- ¿Has tenido estos síntomas antes?
- ¿Te han diagnosticado pancreatitis en el pasado?
- ¿Bebes alcohol? Si es así, ¿cuánto y con qué frecuencia?
- ¿Habías comenzado a tomar algún medicamento nuevo antes de que aparecieran los síntomas?
- ¿Alguien en tu familia tiene antecedentes de alguna afección del páncreas?
Jan. 29, 2026