Diagnóstico
 Consultas sobre taquicardia ventricular en Mayo Clinic
Consultas sobre taquicardia ventricular en Mayo Clinic
Para diagnosticar la taquicardia ventricular, es necesario realizar un examen físico minucioso y otras pruebas, además de revisar los antecedentes médicos.
La taquicardia ventricular a veces requiere atención médica de emergencia y se la podría diagnosticar en el hospital. Cuando sea posible, un profesional de atención médica puede hacerte preguntas a ti o a tu familia sobre los síntomas, el estilo de vida y los antecedentes médicos.
Pruebas
Electrocardiograma
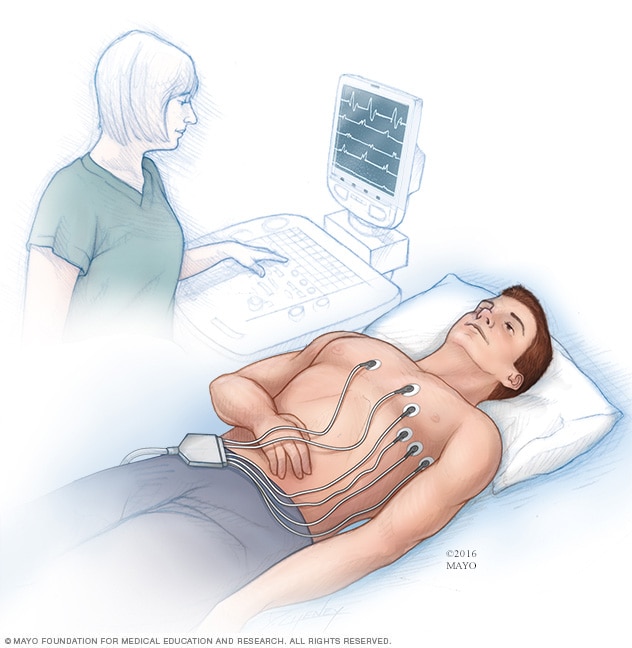
Electrocardiograma
Un electrocardiograma registra las señales eléctricas del corazón y muestra cómo late. Se colocan electrodos, que son sensores, en el pecho para registrar las señales eléctricas del corazón. Las señales se muestran como ondas en un monitor o en una impresora conectados a una computadora.
Monitor Holter
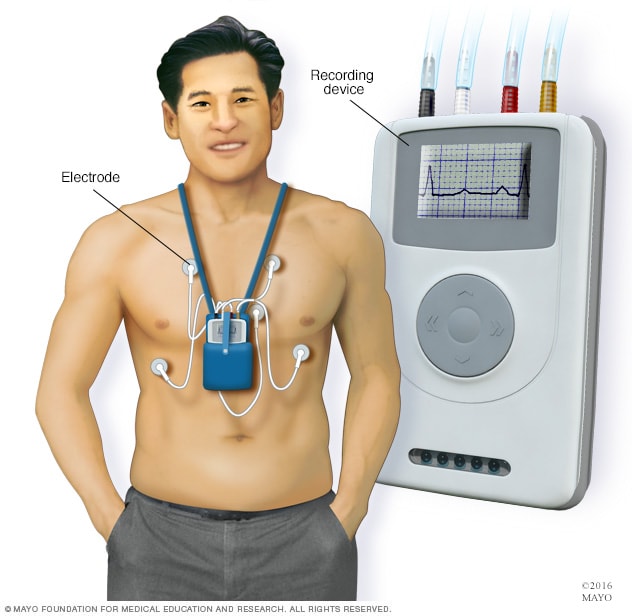
Monitor Holter
Un monitor Holter es un dispositivo pequeño y portátil que registra continuamente el ritmo cardíaco durante un día o más. Un profesional de atención médica puede revisar los datos recopilados en el dispositivo de registro para determinar si hay una arritmia, que es un ritmo cardíaco irregular.
Monitor de eventos cardíacos
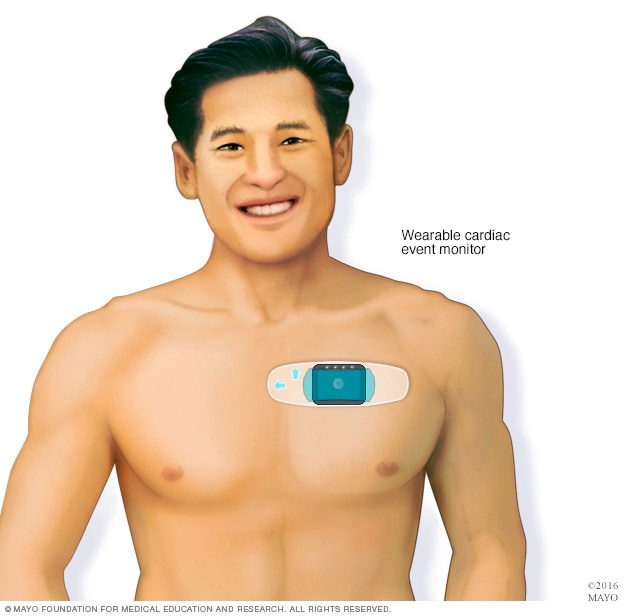
Monitor de eventos cardíacos
Se puede usar un monitor portátil para eventos cardíacos para diagnosticar la taquicardia. Este tipo de dispositivo portátil para electrocardiogramas registra la actividad cardíaca únicamente durante eventos de arritmia, que son ritmos cardíacos irregulares.
Las pruebas se realizan para revisar el corazón y confirmar un diagnóstico de taquicardia ventricular. Los resultados de las pruebas también pueden ayudar a determinar si la causa de la taquicardia ventricular es otro problema de salud.
- Electrocardiograma (o electrocardiografía). Este es el tipo de prueba más común para diagnosticar la taquicardia. Un electrocardiograma muestra cómo late el corazón. Se adhieren sensores pequeños o electrodos al pecho y, a veces, a los brazos y las piernas. Los sensores se conectan mediante cables a una computadora, que imprime o muestra los resultados. La prueba puede ayudar a determinar el tipo de taquicardia.
- Monitor Holter. Si un electrocardiograma estándar no brinda suficientes resultados, tu equipo de atención médica puede pedirte que uses un monitor cardíaco cuando estés en casa. Un monitor Holter es un dispositivo pequeño para hacer electrocardiogramas. Se usa durante un día o más para registrar la actividad del corazón mientras realizas tus actividades diarias. Algunos dispositivos personales, como los relojes inteligentes, ofrecen vigilancia portátil mediante electrocardiograma. Pregúntale a tu equipo de atención médica si esta opción es adecuada para ti.
- Monitor de eventos. Este dispositivo portátil para hacer electrocardiogramas está diseñado para usarse durante un máximo de 30 días, o hasta que los latidos sean irregulares o tengas síntomas. Generalmente, presionas un botón cuando se presentan los síntomas.
- Registrador de bucle implantable. Este dispositivo pequeño registra de forma continua los latidos del corazón hasta por tres años. También se lo conoce como registrador de eventos cardíacos. El dispositivo le informa a tu equipo de atención médica cómo late tu corazón mientras haces tus actividades diarias. Se coloca justo por debajo de la piel del pecho mediante un procedimiento menor.
Prueba de esfuerzo
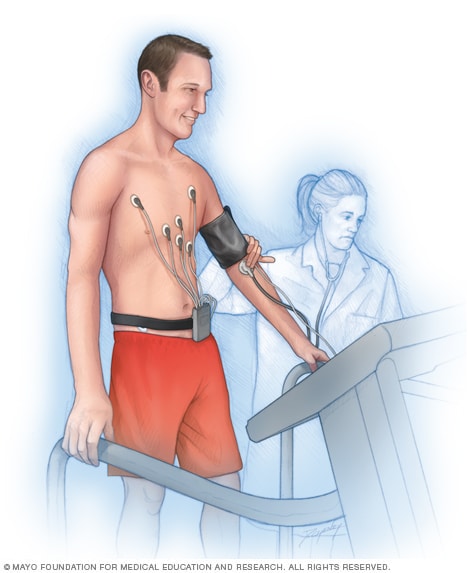
Prueba de esfuerzo
En una prueba de esfuerzo con ejercicio, se colocan electrodos, que son sensores en el pecho y, a veces, en los brazos y las piernas. Los sensores registran información sobre los latidos del corazón. Un profesional de atención médica revisa el corazón mientras la persona camina en una cinta o pedalea en una bicicleta fija.
Los estudios por imágenes pueden ayudar al equipo de atención médica a comprobar la anatomía del corazón. Los estudios por imágenes cardíacas para diagnosticar la taquicardia ventricular incluyen lo siguiente:
- Radiografía de tórax. Una radiografía de tórax muestra el estado del corazón y los pulmones.
- Ecocardiograma. Esta prueba es una ecografía del corazón. Utiliza ondas sonoras para crear imágenes del corazón mientras late. Puede identificar áreas con flujo sanguíneo insuficiente y problemas en las válvulas cardíacas.
- Prueba de esfuerzo con ejercicio. Aunque no es una prueba por imágenes, es posible que se realice durante una de ellas, que es el ecocardiograma. La prueba suele consistir en caminar en una cinta o andar en una bicicleta estática mientras un profesional de atención médica observa los latidos del corazón. Algunos tipos de taquicardias se desencadenan o empeoran con el ejercicio. Si no puedes hacer ejercicio, es posible que te administren medicamentos que afectan los latidos del corazón de la misma manera que lo hace el ejercicio.
- Resonancia magnética del corazón. Esta prueba crea imágenes fijas o en movimiento del flujo sanguíneo en el corazón. Esta prueba suele hacerse para determinar la causa de una taquicardia ventricular o una fibrilación ventricular.
- Tomografía computarizada del corazón. Una tomografía computarizada combina varias imágenes radiográficas para proporcionar una vista más detallada de la zona que se estudia. Para encontrar la causa de la taquicardia ventricular, se puede realizar una tomografía computarizada del corazón o tomografía computarizada cardíaca.
- Angiografía coronaria. La angiografía coronaria permite revisar si hay vasos sanguíneos obstruidos o estrechados en el corazón. Se hace con una sustancia de contraste y rayos X especiales para ver el interior de las arterias coronarias. Esta prueba se puede hacer para ver el suministro de sangre en el corazón de las personas con taquicardia ventricular o fibrilación ventricular.
Animación de imágenes por resonancia magnética cardíaca
Mira cómo la resonancia magnética del corazón, o resonancia magnética cardíaca, permite ver este órgano.
Se realizan otras pruebas para confirmar la taquicardia y su causa, y para saber cómo lleva a otros problemas de salud. Entre estas pruebas están las siguientes:
- Estudio de electrofisiología. Un estudio de electrofisiología es una serie de pruebas que ayudan a crear un mapa muy detallado de cómo se mueven las señales entre cada latido del corazón. Se puede realizar para confirmar la taquicardia o para averiguar en qué parte del corazón se produce la señalización defectuosa. Se suele hacer para diagnosticar latidos irregulares aislados. Un médico introduce uno o varios catéteres finos y flexibles en un vaso sanguíneo y los guía hasta el corazón. Los sensores en la punta de los catéteres envían señales eléctricas al corazón y registran la actividad eléctrica.
- Prueba de la mesa basculante. Se puede realizar una prueba de la mesa basculante para comprender mejor cómo la taquicardia lleva al desmayo. Un profesional de atención médica revisa la frecuencia cardíaca y la presión arterial mientras estás recostado en una camilla. Las correas te sujetan a la mesa. A continuación, bajo una cuidadosa supervisión, la mesa se inclina lentamente hasta que quedes de pie. La prueba muestra cómo responden el corazón y el sistema nervioso a los cambios de posición del cuerpo.
Más información
Tratamiento
 Tratamiento de taquicardia ventricular en Mayo Clinic
Tratamiento de taquicardia ventricular en Mayo Clinic
Un profesional de atención médica de Mayo Clinic ofrece atención médica especializada para la taquicardia ventricular.
La taquicardia ventricular que dura más de 30 segundos, o taquicardia ventricular sostenida, necesita tratamiento médico de emergencia. A veces, la taquicardia ventricular sostenida puede llevar a una muerte súbita por motivos cardíacos.
Los objetivos del tratamiento de la taquicardia ventricular son los siguientes:
- Hacer más lentos los latidos cardíacos rápidos.
- Prevenir futuros sucesos de latidos cardíacos rápidos.
El tratamiento de la taquicardia ventricular puede incluir medicamentos, procedimientos y dispositivos para controlar o restablecer el ritmo cardíaco, y cirugía del corazón.
Si otra enfermedad causa la taquicardia, el tratamiento del problema subyacente puede reducir o prevenir otros eventos de latidos cardíacos rápidos.
Medicamentos
Se administran medicamentos para hacer más lenta la frecuencia cardíaca acelerada. Los medicamentos utilizados para tratar la taquicardia pueden incluir betabloqueadores. Es posible que necesites más de un medicamento. Habla con tu equipo de atención médica sobre el mejor tipo de medicamento para ti.
Cirugía u otros procedimientos
Desfibrilador cardioversor implantable
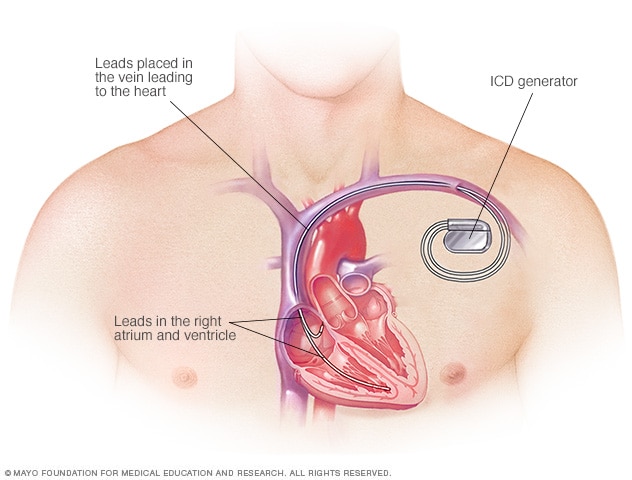
Desfibrilador cardioversor implantable
El desfibrilador cardioversor implantable controla el ritmo cardíaco mediante el envío de descargas eléctricas al corazón cuando el dispositivo detecta latidos irregulares.
Desfibrilador cardioversor implantable subcutáneo
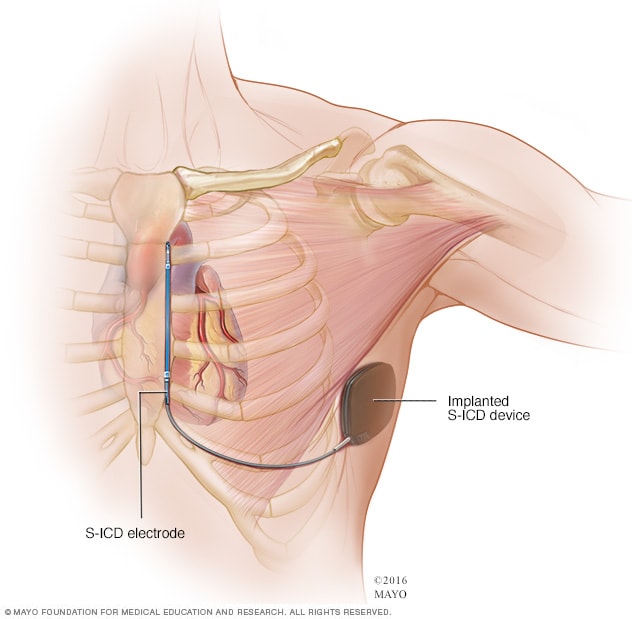
Desfibrilador cardioversor implantable subcutáneo
Un desfibrilador cardioversor implantable subcutáneo es una alternativa menos invasiva que un desfibrilador cardioversor implantable tradicional. El desfibrilador cardioversor implantable subcutáneo se coloca bajo la piel al costado del pecho, debajo de la axila. Se conecta a un sensor que recorre el esternón.
Puede ser necesaria una intervención quirúrgica o un procedimiento para controlar o prevenir la taquicardia.
- Cardioversión. Este tratamiento se realiza generalmente cuando se necesita atención médica de emergencia para una taquicardia ventricular prolongada. La cardioversión utiliza descargas rápidas de baja energía para restablecer el ritmo cardíaco. También es posible hacer cardioversión con medicamentos. Asimismo se puede administrar una descarga eléctrica al corazón con un desfibrilador externo automático.
- Ablación con catéter. En este tratamiento, el médico inserta uno o más catéteres por los vasos sanguíneos hasta el corazón. A través de los sensores en la punta de los catéteres, se aplica energía de frío o de calor para generar cicatrices diminutas en el corazón. Las cicatrices bloquean las señales cardíacas irregulares y restablecen los latidos. La ablación con catéter también se puede realizar para diagnosticar latidos irregulares.
- Cirugía a corazón abierto. Algunas personas con taquicardia necesitan una intervención quirúrgica a corazón abierto para destruir la vía cardíaca adicional de señalización eléctrica que causa la taquicardia. Por lo general, la cirugía se realiza cuando no funcionan otros tratamientos o también hay que tratar otra afección cardíaca.
Algunas personas con taquicardia necesitan un dispositivo que ayude a controlar los latidos y a restablecer el ritmo cardíaco. Los dispositivos cardíacos incluyen los siguientes:
- Desfibrilador cardioversor implantable. Tu equipo de atención médica puede sugerirte este dispositivo si tienes un riesgo elevado para latidos cardíacos peligrosamente rápidos o irregulares en las cavidades inferiores del corazón. Se coloca un desfibrilador cardioversor implantable debajo la piel, cerca de la clavícula, y monitorea la frecuencia cardíaca continuamente. Cuando el dispositivo detecta latidos cardíacos irregulares, envía descargas para restablecer el ritmo cardíaco.
- Marcapasos. Si la causa de los latidos lentos no tiene cura, podría ser necesario colocar un marcapasos. Un marcapasos es un pequeño dispositivo que se coloca en el pecho para ayudar a controlar los latidos. Cuando detecta un latido cardíaco irregular, envía una señal eléctrica que ayuda a corregir el ritmo cardíaco.
Más información
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estrategias de afrontamiento y apoyo
Planifica cómo manejar un suceso de taquicardia. Hacerlo puede ayudarte a sentirte con más tranquilidad y más en control cuando se produzca. Habla con tu equipo de atención médica sobre lo siguiente:
- Cómo comprobar tu frecuencia cardíaca y cuál es la más adecuada para ti.
- En qué momento debes llamar a tu equipo de atención médica.
- En qué casos hay que recibir atención médica de emergencia.
Preparación para la consulta
Si tienes taquicardia, es posible que te envíen a un médico especializado en enfermedades cardíacas. Este tipo de profesional de atención médica es un cardiólogo.
Si tienes taquicardia ventricular, es posible que no tengas tiempo de prepararte. Posiblemente te traten en un hospital o centro de atención médica de emergencia.
Si es posible, lleva a alguien contigo que pueda proporcionarte apoyo y ayudarte a recordar cualquier información nueva. Dado que habrá mucho de lo que hablar, puede ser útil preparar una lista de preguntas.
Prepara una lista de lo siguiente:
- Cualquier síntoma, incluidos aquellos que no parezcan estar relacionados con el corazón.
- Información personal importante, incluidos eventos de gran estrés o cambios recientes en tu vida.
- Medicamentos que tomas, incluidas las vitaminas, los suplementos y los adquiridos sin receta médica. Incluye las dosis.
- Preguntas para hacerle a tu equipo de atención médica.
Clasifica las preguntas desde las más importantes a las menos, en caso de que se acabe el tiempo. Entre las preguntas básicas están las siguientes:
- ¿Qué podría estar ocasionando la frecuencia cardíaca rápida?
- ¿Qué pruebas deben hacerme?
- ¿Cómo se revisa el corazón?
- ¿Cuál es la mejor opción de tratamiento?
- ¿Cuáles son los riesgos y las complicaciones de la taquicardia ventricular?
- ¿Con qué frecuencia debo acudir a revisiones médicas?
- Tengo otras enfermedades. ¿Cómo puedo controlarlas de forma conjunta?
- ¿Tengo que limitar o evitar alguna actividad?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda visitar?
No dudes en hacer otras preguntas.
Qué esperar del médico
Cuando tus latidos cardíacos estén bajo control, el equipo de atención médica probablemente te haga varias preguntas. El equipo de atención médica puede preguntarte lo siguiente:
- ¿Cuándo comenzaron los síntomas?
- ¿Con qué frecuencia tienes se presentan latidos rápidos del corazón?
- ¿Cuánto duran?
- ¿Hay algo que parezca desencadenarlos o empeorarlos, como el ejercicio, el estrés o la cafeína?
- ¿Hay alguien en tu familia con enfermedades cardíacas o antecedentes de arritmias, que son latidos cardíacos irregulares?
- ¿Hay alguien en tu familia que murió de forma súbita por motivos cardíacos o que falleció de manera repentina?
- ¿Fumas?
- ¿Cuánto alcohol o cafeína consumes?
- ¿Consumes sustancias adictivas como cocaína o metanfetaminas?
- ¿Tienes presión arterial alta, colesterol alto u otras afecciones del corazón o de los vasos sanguíneos?
- ¿Qué medicamentos tomas para estas afecciones? ¿Los tomas como te los recetaron?