Diagnóstico
Una parte importante del diagnóstico de la enfermedad de Alzheimer es poder explicar los síntomas. También puede ser útil la perspectiva de un familiar o amigo cercano sobre los síntomas y su repercusión en la vida diaria. Las pruebas de memoria y de las habilidades de pensamiento también diagnostican la enfermedad de Alzheimer.
Los análisis de sangre y las pruebas por imágenes pueden descartar otras causas potenciales para sus síntomas. También pueden verificar si hay proteínas en el cerebro relacionadas con la enfermedad de Alzheimer. Las pruebas pueden ser útiles para que tu equipo de atención médica identifique mejor la enfermedad que causa los síntomas de demencia.
En el pasado, la enfermedad de Alzheimer se diagnosticaba con seguridad solo después de la muerte, cuando se detectaban placas y ovillos al observar el cerebro con un microscopio. Hoy en día, los profesionales de atención médica e investigadores pueden diagnosticar la enfermedad de Alzheimer en vida con mayor certeza.
Para ello, utilizan una combinación de pruebas que pueden incluir las pruebas de biomarcadores. Los biomarcadores pueden detectar la presencia de placas y ovillos en el cerebro. Las pruebas de biomarcadores incluyen tipos específicos de tomografía por emisión de positrones, que son imágenes del cerebro. Las proteínas amiloide y tau también pueden medirse en la parte líquida de la sangre o en el líquido que rodea el cerebro y la médula espinal, conocido como líquido cefalorraquídeo. Recientemente, las pruebas de biomarcadores sanguíneos han alcanzado la precisión suficiente para informar si alguien tiene probabilidades de tener amiloide en el cerebro.
Hasta hace poco, las pruebas de biomarcadores se utilizaban principalmente en ensayos clínicos. Pero los profesionales de atención médica han empezado a utilizarlas junto con otras pruebas para diagnosticar la enfermedad de Alzheimer. Las pruebas de biomarcadores también permiten a los profesionales de atención médica saber si la enfermedad se encuentra en una etapa temprana o avanzada.
Pruebas
Posiblemente, el diagnóstico de la enfermedad de Alzheimer se hará con pruebas como las siguientes:
Exploración física y neurológica
Un profesional de atención médica le realiza un examen físico y neurológico. Es posible que esto incluya realizar pruebas de lo siguiente:
- Reflejos
- Tono muscular y fuerza
- Capacidad para levantarte de una silla y caminar por la habitación
- Sentido de la vista y la audición
- Coordinación
- Equilibrio
Análisis de laboratorio
Los análisis de sangre pueden descartar otras causas posibles para la pérdida de la memoria y la confusión, como son un trastorno de la tiroides o niveles demasiado bajos de vitaminas.
Los análisis de sangre más recientes pueden medir los niveles de la proteína beta amiloide y la proteína tau. Pero estas pruebas no están disponibles en todas partes y es posible que el seguro médico no las cubra.
Análisis neuropsicológicos y del estado mental
El profesional de atención médica puede darte una breve prueba del estado mental para revisar tu memoria y tus habilidades de pensamiento. Las formas más extensas de este tipo de prueba pueden ofrecer más detalles sobre la función mental que pueden compararse con otras personas de una edad y un nivel de educación similares. Estas pruebas pueden establecer un diagnóstico y servir como punto de partida para hacer un seguimiento de los síntomas en el futuro.
Diagnóstico por imágenes del cerebro
Imágenes de exploración cerebral para el diagnóstico de la enfermedad de Alzheimer
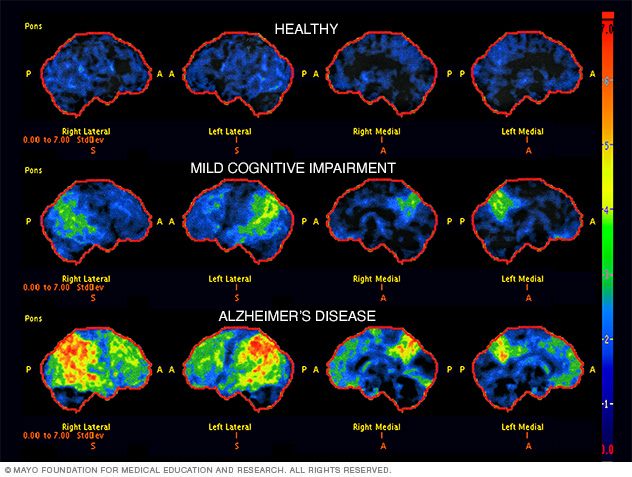
Imágenes de exploración cerebral para el diagnóstico de la enfermedad de Alzheimer
Las exploraciones del cerebro llamadas tomografía por emisión de positrones con fluorodesoxiglucosa pueden usarse para diagnosticar la enfermedad de Alzheimer. Muestran áreas del cerebro donde los nutrientes no se utilizan adecuadamente para producir energía, lo que se conoce como metabolismo. En esta imagen, las exploraciones muestran un cerebro sano, un cerebro con deterioro cognitivo leve y un cerebro con enfermedad de Alzheimer. Las áreas de color negro y azul representan un metabolismo cerebral sano. Las áreas verdes, amarillas y rojas representan el empeoramiento del metabolismo cerebral a medida que avanza la enfermedad.
Las imágenes del cerebro buscan cambios visibles relacionados con afecciones que no sean la enfermedad de Alzheimer, que pueden provocar síntomas similares, como accidentes cerebrovasculares, lesiones o tumores. Los estudios por imágenes más recientes pueden detectar cambios cerebrales específicos causados por la enfermedad de Alzheimer, como placas amiloides y ovillos neurofibrilares. Estas pruebas más recientes se utilizan principalmente en grandes centros médicos o en ensayos clínicos.
Las imágenes de las estructuras cerebrales incluyen las siguientes:
- Resonancia magnética. La resonancia magnética emplea ondas de radio y un campo magnético poderoso para producir imágenes detalladas del cerebro. Pueden mostrar una contracción de algunas regiones cerebrales asociadas con la enfermedad de Alzheimer. Las resonancias magnéticas también pueden descartar otras afecciones que podrían causar los síntomas. Generalmente, se prefiere una resonancia magnética a una tomografía computarizada para evaluar la demencia. También se realizan resonancias magnéticas antes de iniciar determinados medicamentos para el Alzheimer y a lo largo del tratamiento para controlar posibles efectos secundarios.
- Tomografía computarizada. Una tomografía computarizada, una tecnología de rayos X especializada, produce imágenes transversales del cerebro. Suele utilizarse para descartar tumores, accidentes cerebrovasculares y lesiones en la cabeza.
Una tomografía por emisión de positrones puede capturar imágenes del proceso de la enfermedad. Durante una exploración por tomografía por emisión de positrones, se inyecta un marcador radiactivo de bajo nivel en la sangre para revelar una característica particular del cerebro. Las imágenes de una tomografía por emisión de positrones pueden incluir las siguientes:
- Las exploraciones por tomografía por emisión de positrones con fluorodesoxiglucosa muestran áreas del cerebro donde los nutrientes no se utilizan adecuadamente para producir energía, lo que se conoce como metabolismo. Identificar patrones en las áreas de bajo metabolismo puede ayudar a distinguir entre la enfermedad de Alzheimer y otros tipos de demencia.
- Las imágenes de una tomografía por emisión de positrones del amiloide pueden medir las placas amiloides en el cerebro. Esta prueba se utiliza principalmente en la investigación, pero se pueden utilizar si una persona tiene síntomas de demencia inusuales o de inicio muy temprano.
- Las imágenes de Tau por tomografía por emisión de positrones mide los ovillos neurofibrilares en el cerebro.
En ocasiones, se pueden utilizar otras pruebas para medir la proteína amiloide y la proteína tau en el líquido cefalorraquídeo. Esto puede hacerse si los síntomas empeoran rápidamente o si la demencia afecta a una persona a una edad más temprana.
El futuro de las pruebas de diagnóstico
En investigaciones, se ha establecido que las pruebas de biomarcadores pueden medir signos biológicos de enfermedad en el cerebro. Las pruebas pueden utilizarse con otros medios para diagnosticar la enfermedad de Alzheimer después del comienzo de los síntomas. Aunque estas pruebas pueden detectar signos de la enfermedad de Alzheimer antes del comienzo de los síntomas, no se están utilizando en personas sin síntomas. La disponibilidad de las pruebas de biomarcadores puede variar ampliamente.
Las pruebas genéticas no se recomiendan para la mayoría de las personas que podrían tener la enfermedad de Alzheimer. Pero las personas con antecedentes familiares de enfermedad de Alzheimer de aparición temprana podrían considerar someterse a la prueba. Consulta a un consejero genético para hablar sobre los riesgos y los beneficios antes de someterte a una prueba genética.
Más información
Tratamiento
Los tratamientos para la enfermedad de Alzheimer incluyen fármacos que ayudan con los síntomas y otros medicamentos más nuevos que permiten desacelerar el deterioro del pensamiento y la funcionalidad.
Estos medicamentos más nuevos están aprobados para personas con enfermedad de Alzheimer en etapa temprana.
Medicamentos
Los medicamentos para la enfermedad de Alzheimer pueden ayudar con los síntomas que afectan la memoria y otros cambios cognitivos. Hay dos tipos de medicamentos para tratar los síntomas:
-
Inhibidores de la colinesterasa. Estos medicamentos funcionan aumentando los niveles de comunicación entre las células. Estos medicamentos preservan un neurotransmisor que se agota en el cerebro por la enfermedad de Alzheimer. Por lo general, estos son los primeros medicamentos que se prueban, y la mayoría de las personas ve mejoras leves en los síntomas.
Los inhibidores de la colinesterasa pueden mejorar los síntomas relacionados con el comportamiento, como la agitación o la depresión. Los medicamentos se toman por vía oral o mediante un parche en la piel. Los inhibidores de la colinesterasa que se recetan frecuentemente son donepezil (Aricept, Adlarity), galantamina y el parche transdérmico con rivastigmina (Exelon).
Los principales efectos secundarios de estos medicamentos son diarrea, náuseas, pérdida del apetito y dificultad para dormir. Las personas con ciertas afecciones cardíacas pueden sufrir efectos secundarios graves, como latidos del corazón irregulares.
- Memantina (Namenda). Este medicamento funciona en otra red de comunicación de neuronas cerebrales y retrasa la progresión de los síntomas en la enfermedad de Alzheimer de moderada a grave. A veces, se usa en combinación con un inhibidor de la colinesterasa. Los efectos secundarios relativamente poco frecuentes comprenden mareos y desorientación.
La Administración de Alimentos y Medicamentos de los EE. UU., que también se conoce como FDA, ha aprobado otros medicamentos para desacelerar el deterioro del pensamiento y el funcionamiento causado por la enfermedad de Alzheimer. Los medicamentos impiden la acumulación de placas amiloides en el cerebro. Se recetan a personas con enfermedad de Alzheimer leve y deterioro cognitivo leve debido a la enfermedad de Alzheimer.
Estos medicamentos incluyen los siguientes:
- Lecanemab-irmb (Leqembi). Este medicamento se administra por infusión intravenosa cada dos semanas. Algunos efectos secundarios pueden incluir las reacciones relacionadas con la infusión, por ejemplo, fiebre, síntomas similares a los de la gripe, náuseas, vómitos, mareos, cambios en la frecuencia cardíaca y dificultad para respirar.
- Donanemab-azbt (Kisunla). Este medicamento se administra por infusión intravenosa cada cuatro semanas. Los efectos secundarios pueden incluir síntomas similares a los de la gripe, náuseas, vómitos, dolor de cabeza, dificultad para respirar y cambios en la presión arterial.
Las personas que toman lecanemab o donanemab pueden presentar hinchazón cerebral o pequeños sangrados en el cerebro. En raras ocasiones, la hinchazón cerebral puede ser lo bastante grave como para causar convulsiones y otros síntomas. También, con poca frecuencia, el sangrado cerebral puede causar la muerte. La Administración de Alimentos y Medicamentos de los Estados Unidos recomienda hacer una resonancia magnética del cerebro antes de iniciar el tratamiento y periódicamente durante él para vigilar síntomas de hinchazón o sangrado cerebral.
Las personas portadoras de una forma específica de un gen conocido como APOE e4 parecen tener un mayor riesgo para estos efectos secundarios. La Administración de Alimentos y Medicamentos de los Estados Unidos recomienda hacer pruebas para detectar este gen antes de comenzar el tratamiento.
Si tomas anticoagulantes o tienes otros factores de riesgo para sangrado cerebral, consulta con el profesional de atención médica antes de tomar lecanemab o donanemab. Los medicamentos anticoagulantes pueden aumentar el riesgo de sangrado cerebral.
Se está investigando más sobre los posibles riesgos de tomar lecanemab o donanemab. Otras investigaciones estudian la eficacia de los medicamentos en las personas con riesgo para la enfermedad de Alzheimer, como quienes tienen un familiar de primer grado, como el padre o la madre, hermano o hermana, con la enfermedad.
A veces, se pueden recetar otros medicamentos, como antidepresivos, para controlar los síntomas de comportamiento asociados con la enfermedad de Alzheimer.
Creación de un entorno de seguridad y contención
Una parte importante de cualquier plan de tratamiento es la adaptación a las necesidades de una persona con enfermedad de Alzheimer. Crea hábitos de rutina y reduce las tareas que requieran de la memoria. Estas medidas pueden hacer que la vida sea mucho más fácil.
Existen medidas para ayudar a una persona a no perder la sensación de bienestar ni la capacidad de desenvolvimiento, como las siguientes:
- Mantén las llaves, billeteras, teléfonos móviles y otros objetos de valor en el mismo lugar de la casa para no perderlos.
- Guarda los medicamentos en un lugar seguro. Usa una lista de comprobación diaria para llevar un registro de las dosis.
- Haz arreglos para que las transacciones financieras se hagan por pago o depósito automáticos.
- Asegúrate de que la persona con enfermedad de Alzheimer lleve un teléfono móvil con sistema de localización. Programa números importantes de contacto en el teléfono.
- Instala sensores con alarma en las puertas y ventanas.
- Asegúrate de que las citas médicas regulares, en la medida de lo posible, sean el mismo día y a la misma hora.
- Usa un calendario o una pizarra para hacer un seguimiento de las tareas diarias. Crea el hábito de tachar las tareas realizadas.
- Retira los muebles, las alfombras que no necesites y acomoda el desorden.
- Coloca barandas fuertes en las escaleras y en los baños.
- Asegúrate de que los zapatos y las pantuflas sean cómodos y brinden buena tracción.
- Reduce la cantidad de espejos. Las personas con enfermedad de Alzheimer pueden sentir confusión o miedo al ver imágenes en los espejos.
- Asegúrate de que la persona con enfermedad de Alzheimer lleve consigo una identificación o tenga puesto un brazalete de alerta médica.
- Mantén fotos y otros objetos significativos en la casa.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Medicina alternativa
Hay una variedad de remedios a base de hierbas, vitaminas y otros suplementos que se promocionan ampliamente para la salud cognitiva, o para prevenir o retrasar la enfermedad de Alzheimer. Sin embargo, los ensayos clínicos han producido resultados mixtos. Hay poca evidencia que los respalde como tratamientos eficaces.
Algunos de los tratamientos que se estudiaron son los siguientes:
-
Vitamina E. Si bien la vitamina E no previene la enfermedad de Alzheimer, tomar 2000 unidades internacionales por día puede retrasar el empeoramiento de los síntomas en personas que ya tienen una enfermedad de leve a moderada. No obstante, los resultados del estudio arrojaron resultados diversos, y solo algunos indicaron beneficios modestos. Se deben realizar más investigaciones sobre la seguridad de las personas con demencia que toman 2000 unidades internacionales por día de vitamina E antes de que se pueda recomendar de manera sistemática.
Los suplementos promocionados para la salud cognitiva pueden interactuar con los medicamentos que tomes por la enfermedad de Alzheimer u otra afección de salud. Trabaja junto con el equipo de atención médica para crear un plan de tratamiento seguro. Habla con tu equipo de atención médica sobre las recetas médicas y cualquier medicamento o suplemento tomado sin receta médica.
- Ácidos grasos omega-3. Los ácidos grasos omega-3 del pescado o de los suplementos pueden reducir el riesgo de demencia. Pero los ensayos clínicos no demostraron ningún beneficio para tratar los síntomas de la enfermedad de Alzheimer.
- Cúrcuma. Esta hierba medicinal viene de la cúrcuma y posee propiedades antiinflamatorias y antioxidantes que podrían tener un efecto en los procesos químicos del cerebro. Por el momento, los ensayos clínicos no han demostrado ningún beneficio en el tratamiento de la enfermedad de Alzheimer.
- Ginkgo. El ginkgo es un extracto vegetal. De acuerdo con un estudio extenso financiado por los Institutos Nacionales de la Salud, no tiene ningún efecto en la prevención o en el retraso de la enfermedad de Alzheimer.
- Melatonina. Este suplemento ayuda con el sueño. Se está estudiando para saber si puede ayudar a las personas con demencia a controlar los síntomas de somnolencia. Sin embargo, algunas investigaciones determinaron que la melatonina puede empeorar el estado de ánimo en algunas personas con demencia. Se necesitan más investigaciones.
Estilo de vida y remedios caseros
Un estilo de vida saludable promueve una buena salud general. También puede contribuir a mantener la salud del cerebro.
Ejercicio
Hacer ejercicio de forma regular es una parte importante de un plan de tratamiento. Actividades como una caminata diaria pueden mejorar el estado de ánimo y mantener la salud de las articulaciones, los músculos y el corazón. Hacer ejercicio también promueve un sueño reparador y evita el estreñimiento. También es beneficioso para los colaboradores que participan en el cuidado.
Las personas con la enfermedad de Alzheimer que tienen problemas para caminar pueden, de todos modos, usar una bicicleta fija con bandas elásticas o hacer ejercicios en una silla. Podrías encontrar programas de ejercicios para adultos mayores en centros comunitarios o en la televisión, en Internet o en DVD.
Nutrición
Las personas con enfermedad de Alzheimer pueden olvidarse de comer, perder el interés por las comidas o no comer alimentos saludables. También es posible que se olviden de hidratarse bien, y esto lleva a deshidratación y estreñimiento.
Ofrece lo siguiente:
- Opciones saludables. Compra tus alimentos favoritos que sean saludables y fáciles de comer.
- Agua y otras bebidas saludables. Alienta a la persona a beber varios vasos de líquido todos los días. No ofrezcas bebidas con cafeína, que pueden aumentar la inquietud, afectar el sueño y provocar la necesidad de orinar frecuentemente.
- Batidos de frutas y licuados saludables con un alto aporte de calorías. Sirve batidos de leche con proteínas en polvo o prepara batidos de frutas. Esto es útil cuando comer se hace muy difícil.
Participar en eventos sociales y otras actividades
Las actividades sociales pueden apoyar la preservación de habilidades y destrezas. También ayudan al bienestar general. Haz cosas que sean significativas y que disfrutes. Una persona con demencia puede hacer estas cosas:
- Escuchar música o bailar.
- Leer o escuchar libros.
- Hacer jardinería o manualidades.
- Ir a eventos sociales en centros para cuidado de la memoria o para personas mayores.
- Hacer actividades con niños.
Estrategias de afrontamiento y apoyo
Las personas con la enfermedad de Alzheimer experimentan una mezcla de emociones, tales como confusión, frustración, ira, temor, incertidumbre, aflicción y depresión.
Si eres la persona encargada del cuidado de una persona con enfermedad de Alzheimer, estar allí para escucharla puede ayudarla. Asegúrale que la vida aún se puede disfrutar, proporciona aliento y haz lo mejor para ayudar a la persona a conservar la dignidad y el respeto propio.
Un ambiente tranquilo y estable en el hogar puede ayudar a reducir los problemas de conducta. Las situaciones nuevas, el ruido y los grupos grandes de personas pueden causar ansiedad. Una persona con demencia también puede sentir ansiedad cuando se le apura o presiona para que recuerde algo, o se le que haga tareas complejas. Cuando alguien que tiene la enfermedad de Alzheimer se enoja, le es aún más difícil pensar con claridad.
Atención para la persona responsable del cuidado
El cuidado de una persona con enfermedad de Alzheimer plantea exigencias físicas y emocionales. Son frecuentes los sentimientos de ira, culpa, estrés, preocupación, sufrimiento y aislamiento social.
El trabajo del cuidador puede incluso afectar su propia salud física. Presta atención a tus propias necesidades y bienestar. Es una de las cosas más importantes que puedes hacer tanto para ti como para la persona con enfermedad de Alzheimer.
Si eres el cuidador de una persona con enfermedad de Alzheimer, puedes hacer lo siguiente:
- Infórmate tanto como puedas sobre la enfermedad.
- Haz preguntas a los profesionales de atención médica, trabajadores sociales y otras personas que participen en el cuidado de tu ser querido.
- Pide ayuda a amigos y familiares cuando la necesites.
- Toma un descanso todos los días.
- Pasa tiempo con tus amigos.
- Cuida tu salud al respetar tus consultas programadas con profesionales de atención médica, comer de forma saludable y hacer ejercicio.
- Únete a un grupo de apoyo.
- Recurre a un centro local de atención médica para adultos, si es posible.
El asesoramiento o los servicios locales de apoyo benefician a muchas personas con enfermedad de Alzheimer y a sus familias. Comunícate con la entidad local afiliada a la Alzheimer's Association (Asociación para el Alzheimer) para ponerte en contacto con grupos de apoyo, profesionales de atención médica, terapeutas ocupacionales, recursos y remisiones. Puedes encontrar información sobre agencias de cuidados domiciliarios, centros de atención médica residencial, una línea telefónica de ayuda y seminarios educativos.
Preparación para la consulta
La atención médica para la pérdida de la memoria u otras habilidades del pensamiento suele requerir una estrategia de equipo o con un colaborador. Si te preocupa la pérdida de la memoria o los síntomas relacionados, pide a un familiar o amigo cercano que te acompañe a la cita con un profesional de atención médica. Contar con un colaborador puede brindarte apoyo y ayudarte a resolver dudas.
Si acompañas a una persona que tiene problemas de memoria a una cita médica, es posible que tu función consista en informar sobre los cambios que hayas visto o comentar tu opinión sobre ellos. Este trabajo en equipo es una parte importante de la atención médica.
Es posible que el profesional de atención médica te remita a un neurólogo, psiquiatra, neuropsicólogo u otro especialista para realizar más evaluaciones.
Qué puedes hacer
Anota la mayor cantidad de información posible que desees compartir para poder prepararte para la cita. La información puede incluir:
- Antecedentes médicos, por ejemplo, cualquier otro diagnóstico pasado o actual y antecedentes médicos familiares.
- Equipo médico, como el nombre y la información de contacto de cualquier médico, profesional de la salud mental o terapeuta actuales.
- Medicamentos que tomas, incluidos aquellos con y sin receta médica, vitaminas, plantas medicinales u otros suplementos.
- Síntomas, como ejemplos específicos de cambios en la memoria o las habilidades de pensamiento.
Qué esperar del médico
El profesional de atención médica te hará preguntas para entender los cambios en la memoria o en otras habilidades de pensamiento. El profesional de atención médica puede preguntar lo siguiente:
- ¿Qué tipos de síntomas de la memoria tienes? ¿Cuándo los notaste por primera vez?
- ¿Empeoran continuamente o a veces te sientes mejor y a veces peor?
- ¿Dejaste de realizar ciertas actividades, como manejar los asuntos económicos o ir de compras, debido a que requerían un gran esfuerzo mental?
- ¿Cómo está tu estado de ánimo? ¿Te sientes deprimido, más triste o más ansioso de lo normal?
- ¿Te has perdido últimamente mientras conducías o en una situación que, por lo general, es familiar para ti?
- ¿Alguien ha expresado una preocupación inusual por tu manera de conducir?
- ¿Has notado algún cambio en el modo en que tiendes a reaccionar ante personas o eventos?
- ¿Tienes más energía de lo normal, menos energía de lo normal o aproximadamente la misma energía?
- ¿Qué medicamentos estás tomando? ¿Tomas alguna vitamina o suplemento?
- ¿Bebes alcohol? ¿Cuánto?
- ¿Has notado que tiemblas o que tienes problemas para caminar?
- ¿Tienes problemas para recordar las citas médicas o los horarios para tomar los medicamentos?
- ¿Te han hecho recientemente exámenes de la audición y la vista?
- ¿Hay alguien más en tu familia que alguna vez haya tenido problemas de memoria? ¿Recibió alguien en tu familia el diagnóstico de enfermedad de Alzheimer o demencia?
- ¿Manifiestas físicamente los sueños mientras duermes? Por ejemplo, ¿das puñetazos, sacudes el cuerpo o gritas durante el sueño? ¿Roncas?