Descripción general
El linfedema se refiere a la inflamación de los tejidos causada por una acumulación de líquido rico en proteínas que generalmente se drena a través del sistema linfático del cuerpo. Afecta con mayor frecuencia los brazos o las piernas, pero también puede ocurrir en la pared torácica, el abdomen, el cuello y los genitales.
Los ganglios linfáticos son una parte importante de tu sistema linfático. El linfedema puede provocarse por tratamientos contra el cáncer que extirpan o dañan los ganglios linfáticos. Cualquier tipo de problema que bloquee el drenaje del líquido linfático puede causar linfedema.
Los casos graves de linfedema pueden afectar la capacidad de mover la extremidad afectada, aumentar los riesgos de infecciones cutáneas y de septicemia, y pueden provocar cambios y degradación de la piel. El tratamiento puede incluir vendajes de compresión, masajes, medias de compresión, bombeo neumático secuencial, cuidado minucioso de la piel y, en raras ocasiones, cirugía para eliminar el tejido inflamado o para crear nuevas vías de drenaje.
Productos y servicios
Síntomas
Partes del sistema inmunitario
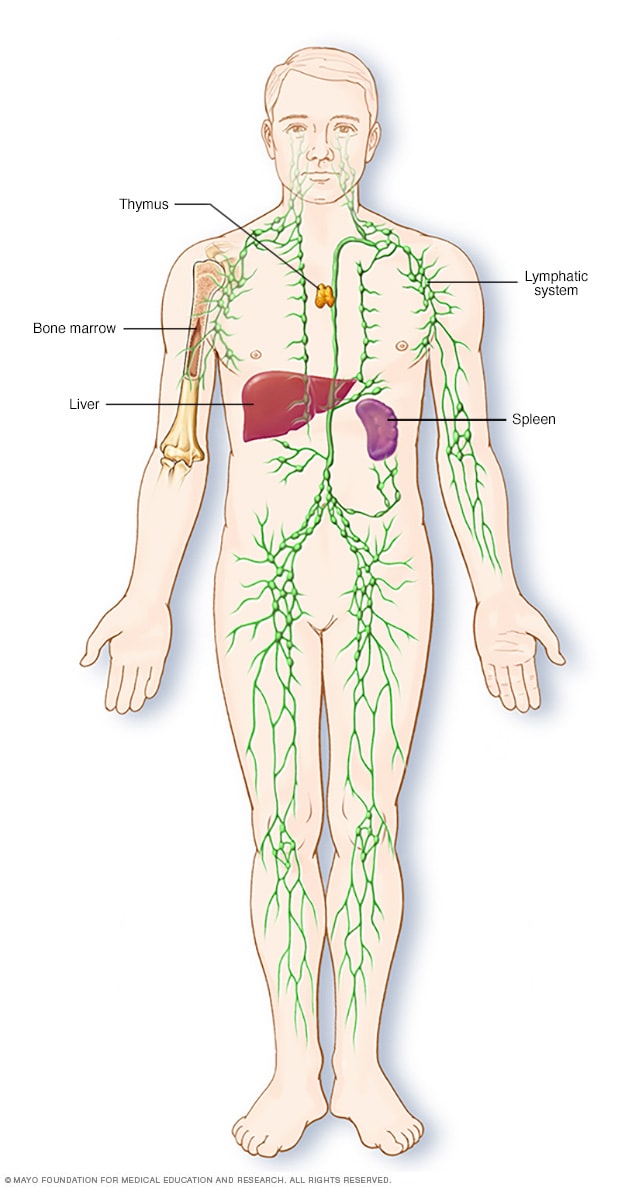
Partes del sistema inmunitario
El sistema linfático forma parte del sistema inmunitario del cuerpo, que protege de infecciones y enfermedades. El sistema linfático incluye el bazo, el timo, los ganglios y los canales linfáticos, así como también las amígdalas y las adenoides.
Linfedema de pierna

Linfedema de pierna
El linfedema es la hinchazón en un brazo o una pierna. En circunstancias excepcionales, afecta a los dos brazos o las dos piernas. También puede afectar a la pared torácica y el abdomen.
Los signos y síntomas del linfedema incluyen los siguientes:
- Hinchazón de la totalidad o parte del brazo o la pierna, incluso los dedos de los pies y de las manos
- Sensación de pesadez u opresión
- Amplitud limitada de movimiento
- Infecciones recurrentes
- Endurecimiento y engrosamiento de la piel (fibrosis)
Los signos y síntomas pueden variar de leves a graves. Es posible que el linfedema producido por el tratamiento contra el cáncer no aparezca hasta meses o años después de haber recibido el tratamiento.
Cuándo debes consultar a un médico
Pide una cita médica con el médico si notas una hinchazón persistente en los brazos o las piernas. Si ya te diagnosticaron un linfedema, acude al médico si se produce un aumento repentino y drástico del tamaño de la extremidad afectada.
Causas
El sistema linfático es una red de vasos que transportan líquido linfático rico en proteínas por todo el cuerpo. Es parte del sistema inmunitario. Los ganglios linfáticos actúan como filtros y contienen células que combaten las infecciones y el cáncer.
El líquido linfático se impulsa a través de los vasos linfáticos por las contracciones musculares al moverte durante el día y a través de pequeñas bombas en la pared de los vasos linfáticos. El linfedema ocurre cuando los vasos linfáticos no pueden drenar de manera adecuada el líquido linfático, generalmente de un brazo o de una pierna.
Las causas más comunes del linfedema son:
- Cáncer. Si las células cancerosas bloquean los vasos linfáticos, puede producirse un linfedema. Por ejemplo, un tumor que crece cerca de un ganglio linfático o de un vaso linfático puede aumentar de tamaño hasta llegar a bloquear el flujo de líquido linfático.
- Tratamiento de radiación para el cáncer. La radiación puede provocar el proceso de cicatrización y la inflamación de los ganglios linfáticos o de los vasos linfáticos.
- Cirugía. En la cirugía contra el cáncer, se suelen extirpar los ganglios linfáticos para determinar si la enfermedad se ha diseminado. Sin embargo, esto no siempre da lugar a un linfedema.
- Parásitos. En los países en desarrollo del trópico, la causa más común de linfedema es la infección por gusanos que parecen hilos que obstruyen los ganglios linfáticos.
Con menor frecuencia, el linfedema se debe a afecciones hereditarias en las que el sistema linfático no se desarrolla de manera adecuada.
Factores de riesgo
Los factores que pueden aumentar el riesgo de desarrollar linfedema incluyen los siguientes:
- Edad avanzada
- Sobrepeso u obesidad
- Artritis reumatoide o psoriásica
Complicaciones
Las complicaciones del linfedema pueden incluir:
- Infecciones de la piel (celulitis). El líquido atrapado genera un terreno favorable para el desarrollo de los gérmenes, y la mínimalesión en el brazo o la pierna puede ser un punto de entrada para la infección. La piel afectada tiene un aspecto inflamado y rojo, y suele causar dolor al tocarla y notarse caliente.Tu médico puede recetarte antibióticos para que los tengas a mano y puedas comenzar a tomarlos de inmediato.
- Septicemia. La celulitis no tratada puede extenderse al torrente sanguíneo y desencadenar septicemia, una afección que pone en riesgo la vida y que ocurre cuando la respuesta del cuerpo a una infección provoca daños en sus propios tejidos. La septicemia requiere tratamiento médico de emergencia.
- Drenaje a través de la piel. Con una hinchazón grave, el líquido linfático puede drenar a través de pequeñas roturas en la piel o causar ampollas.
- Cambios en la piel. En algunas personas con linfedema muy grave, la piel de la extremidad afectada puede engrosarse y endurecerse y adquirir el aspecto de la piel de un elefante.
- Cáncer. Una forma poco frecuente de cáncer de tejido blando puede desarrollarse como consecuencia de los casos más graves de linfedema que no reciben tratamiento.
Nov. 24, 2022