概述
开颅术
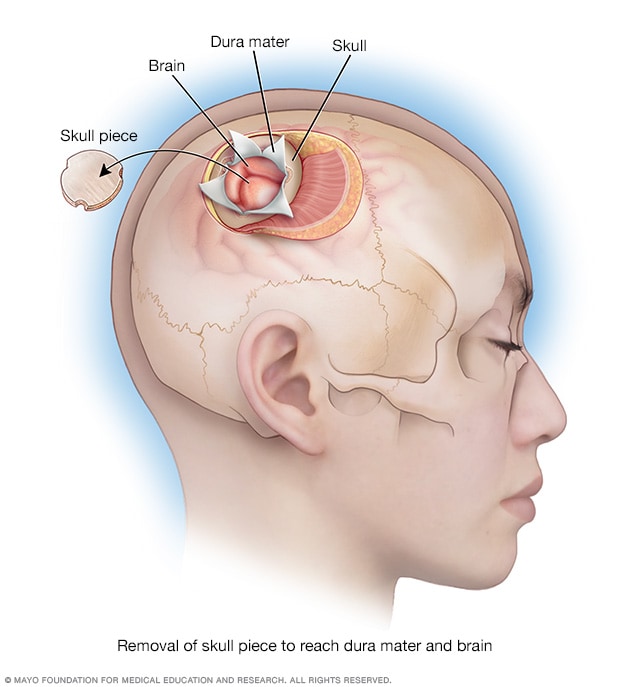
开颅术
在开颅术中,切除一块颅骨,露出覆盖大脑的坚硬组织(即硬脑膜)和大脑。
开颅术是一种通过切除部分颅骨来触及脑部的外科类手术。
该手术用于治疗脑肿瘤、脑出血、血凝块或癫痫发作。还可能用于治疗脑血管膨胀(称为脑动脉瘤)。也可以通过开颅术治疗血管畸形(未能正常形成的血管)。如果损伤或卒中引起脑肿胀,开颅术可以释放脑部压力。
开颅术类型
开颅术有多种类型。所用开颅术的类型取决于移除颅骨哪个区域进行治疗。开颅术类型包括:
开颅术的各种变体
其他手术与开颅术类似,但在手术目的和操作方式上有些差异。
颅骨切除术
颅骨切除术与开颅术类似,但手术结束时不会放回切除的颅骨。该手术通常在脑部发生危险肿胀的紧急情况下进行。
实施原因
- 发生创伤性脑损伤后。
- 发生阻塞大脑中动脉(脑部的主要血管之一)血流的严重卒中后。
- 当颅内压非常高而且无法通过药物或呼吸机辅助呼吸进行改善时。
要点
- 被切除的颅骨块可能保存或丢弃。
- 切除术让脑部得到安全肿胀的空间,而不会受到挤压。
- 之后可能需要二次手术(颅骨成形术)以修复颅骨。
颅骨成形术
颅骨成形术是修复颅骨形状的手术,大多在做过颅骨切除术后进行。这种修复通常使用开颅术中切除的原颅骨块。如果原颅骨块无法使用,或许会使用人造材料。
实施原因
- 通过覆盖颅骨上的开口来保护脑部。
- 恢复头部外形。
- 有时是为了帮助改善脑部功能,特别是在切除颅骨块后出现症状的情况下。
要点
- 该手术旨在修复颅骨,而不是治疗原发脑部状况。
- 通常是一项计划内的医疗程序,会在脑肿胀消退后进行。
钻孔手术
钻孔无需切除骨瓣,而是在颅骨上钻取一个小孔,用于治疗或诊断脑部状况。
目的
- 排出积聚在脑部表面的陈旧血液。
- 插入导管,帮助排出脑部多余液体,称为脑室引流。
- 采集少量脑组织样本进行检测,称为活检。
- 进行分流术(置入器械帮助排出多余液体)时,使设备能够抵达脑内的积液空间。
要点
- 这是一种微创手术,意味着开口小,对颅骨和脑部的破坏少。
- 无需切除大块骨头,而只是钻一个小孔。
- 这种手术有时可以在局部麻醉下进行,因此患者保持清醒但手术部位处于麻木状态。
目的
可以进行开颅术获取脑组织样本进行检测。或者可以进行开颅术治疗影响脑部的疾病。
开颅术是用于切除脑肿瘤的最常见的手术。脑肿瘤可能会对颅骨造成压力或引起癫痫发作或其他症状。开颅术期间移除一块颅骨使外科医生可以进入脑内切除肿瘤。有时始于身体其他部位的癌症扩散至脑部,则需要进行开颅术。
如果脑出血(称为出血)或者需要清除脑内的血凝块,则也需要进行开颅术。血管膨胀(称为脑动脉瘤)也可以在开颅术期间修复。
要治疗不规则的血管形成(称为血管畸形),也可以进行开颅术。如果损伤或卒中引起脑水胀,开颅术可以释放脑部压力。
风险
开颅术的风险因手术类型而异。一般来说,风险可能包括:
- 颅骨形状改变。
- 麻木感。
- 嗅觉或视觉改变。
- 咀嚼时疼痛。
- 出血或血凝块。
- 血压变化。
- 癫痫发作。
- 无力以及平衡感出现问题或动作协调困难。
- 思维能力有问题,包括记忆丧失。
- 卒中。
- 脑内液体过多或肿胀。
开颅术后可能发生感染,但并不十分常见。脑部和脊髓周围的液体可能会发生泄漏,这种状况称为脑脊液(CSF)漏。开颅术后的脑脊液漏发生率取决于进行的开颅术类型等多种因素。
如何进行准备
医护团队会告知您开颅术前需要做的事项。要准备进行开颅术,您可能需要接受几项检查,例如:
- 神经心理学检查。 这可以检查您的思维能力(称为认知功能)。结果将作为与后续检查进行比较的基准,而且可以帮助制定手术后的康复计划。
-
脑部成像检查,例如 MRI 或 CT 扫描。 成像检查可帮助医护团队制定手术计划。例如,如果手术是为了切除脑肿瘤,脑部扫描可帮助神经外科医生看到肿瘤的位置的大小。也可能会通过 IV 方式向手臂静脉注射造影剂。造影剂有助于在扫描中更清晰地显示肿瘤。
一种称为功能磁共振成像(fMRI)的 MRI 可能有助于外科医生对脑部各个区域进行测绘。fMRI 可以显示您在使用脑部特定区域时血流的微小变化。这或许能帮助外科医生避开控制重要功能(例如语言)的脑部区域。
饮食及药物
医护团队会告诉您手术前是否需要停止服用某些药物。医生或许还会为您开具需在手术前服用的药物。医护团队还可能告诉您开颅术前的饮食注意事项。
-
用药改变。 手术前,告知医护团队您使用的任何药物或者对药物的任何过敏情况。其中包括需要处方药物和非处方药物。包括维生素、草本产品和其他补充剂。
如果您使用糖尿病药物二甲双胍,并在成像检查中注射 IV 造影剂,可能出现副作用。为了避免出现这种状况,医务人员可能告诉您不要在注射造影剂后 48 小时内服用某些药物(包括二甲双胍)。
血液稀释药物影响凝血和出血。在手术之前,做手术的医务人员和管理药物的医务人员需要决定是否需要更改药物。安排好手术之后,请尽快咨询医护团队您要服用的药物。如果不确定是否服用血液稀释药物,请联系医护团队或药剂师。
部分患者需要在手术前服用抗生素或其他药物。请咨询医护团队是否需要在手术前服用任何药物。
- 手术前可以摄入的饮食。 请遵循医护团队的指示,他们会告诉您术前何时禁食禁饮。
可能出现的情况
开颅术前也许会剃去头部毛发。通常,您需要以仰卧位接受手术。但有时也许需要俯卧、侧卧或保持坐姿。可能将头部放在一个框架内。3 岁以下的儿童在开颅术过程中不使用头部框架。
如果患有称为胶质母细胞瘤的脑肿瘤,则可能使用荧光造影剂。该造影剂使肿瘤在荧光照射下发光。这种光可帮助外科医生区分肿瘤与其他脑组织。
手术时您可能会进入类似于睡眠的状态。这称为全身麻醉。或者,如果外科医生在手术期间需要检查脑功能,比如运动和语言功能,您可能会在部分手术过程中保持清醒。这是为了确保手术不影响重要的脑功能。例如,如果要进行手术的脑部区域靠近脑部语言区域,则会在手术过程中要求您说出物体的名称。
进行清醒手术时,您会在部分手术中保持类似于睡眠的状态,在部分手术中保持清醒状态。手术前,对要手术的脑部区域应用麻醉药。此外,还会对您施用可帮助您放松的药物。
术中
进行开颅术时,神经外科医生在头皮上做一个切口,并将皮肤翻起。随后,外科医生使用手术钻小心地切除一块颅骨。暂时切除该块颅骨,以露出脑部需要治疗的部位。然后打开硬脑膜(坚韧的脑部外层覆盖物)。在某些情况下,外科医生还需要在脑部本身切一个切口。切口所在的颅骨部位取决于要实施的开颅术类型。
脑部手术期间会发生什么
脑部组织被暴露后,外科医生会根据您的状况开始治疗:
- 如果需要活检(采集组织样本进行检测),将会采集样本。
- 如果需要治疗肿瘤,外科医生会切除肿瘤。
- 如果需要治疗血管状况,外科医生会进行血管重塑。
- 如果存在动脉瘤,外科医生可能会放置夹子以阻断其供血。
- 如果有出血问题或血凝块,手术团队会在手术过程中进行清除。
手术期间可能使用的技术包括:
- 术中应用计算机辅助和成像技术。 外科医生通常会在手术过程中使用计算机和进行特殊脑部扫描(如 MRI)。这称为术中成像。它帮助医生查看肿瘤的位置和大小,或确认是否已成功治疗动脉瘤。
- 清醒脑部手术。 有些医疗程序或许让您在手术过程中保持清醒状态,并需要回答问题。这有助于外科医生避开脑部控制语言或其他重要功能的部位。例如,您或许需要说出幻灯片上所显示物体的名称。
- 术中皮层刺激。 外科医生在手术过程中也许会对脑部某些部位施加微量电流。这可以显示哪些区域控制语言、运动或其他重要功能。从而帮助外科医生只切除有问题的区域并保护健康的脑组织。这一过程可能配合术中功能磁共振成像(fMRI)等特殊成像检查或其他术中脑图谱检测实施。
如果您将进行脑肿瘤手术
手术目标通常是切除整个肿瘤。但是,如果肿瘤非常靠近控制语言、运动或呼吸的重要脑部区域,外科医生也许会保留部分肿瘤,以免造成损伤。在这种情况下,后续可能需要进行放疗或化疗等附加治疗。
有时,外科医生会在开颅术过程中直接实施脑部治疗。这可能包括化疗药物薄片或靶向放疗。
闭合颅骨与头皮
脑部手术完成后,硬脑膜会被闭合密封。将切除的颅骨块放回原位,并使用微小金属板和螺钉加以固定。这些金属件通常由钛制成,这样您今后仍可进行 MRI 扫描。最后,用缝线或皮钉闭合皮肤。
术后
开颅术之后,可能有一根小管从您的颅部引出。这是一根让多余液体从颅部流出的引流管。还可能会有其他导管来排出血液。引流管通常在几天后取出。
手术后大约 1 至 3 天,可能需要进行 MRI 扫描或 CT 扫描等成像检查。这项检查可以向外科医生显示肿瘤是否完全切除。
开颅术后,您可能需要在医院恢复大约 2 至 4 天。鉴于手术原因、健康状况以及是否需要其他治疗等因素,住院时长可能不同。
开颅术后完全康复可能需要几个月。
如果服用血液稀释药物并在手术前停用这些药物,请咨询医护团队何时可重新开始服用这些药物。因为某些常见的止痛药影响血液稀释,请咨询医护团队手术后疼痛时可以服用哪些药物。
结果
开颅术之后,您将需要与您的医护团队进行复诊。如果手术后出现任何症状,请立即告知医护团队。
您可能需要进行血液检查或成像检查,例如 MRI 扫描或 CT 扫描。这些检查可以显示肿瘤是否复发或者是否仍然存在动脉瘤或其他状况。检查还可以确定脑部是否出现任何长期变化。
手术过程中,可能已将肿瘤样本送往实验室进行化验。化验可以确定肿瘤类型以及需要哪些后续治疗。
有些人需要在开颅术后接受放疗或化疗以治疗脑肿瘤。有些人需要二次手术以切除剩余肿瘤。
开颅术的长期副作用
有时,手术瘢痕可能在开颅术后多年仍然疼痛或敏感。这通常是由于神经末梢卡在瘢痕组织内或钛金属件周围出现慢性炎症所致。疼痛可能感觉尖锐、灼热、紧绷感或瘙痒。
以下针对开颅术后长期瘢痕疼痛的治疗方法也许可缓解不适:
- 物理疗法。 这类疗法有助于恢复力量和运动能力,并可能减轻疼痛。包括锻炼、拉伸及热敷或冷敷。
- 瘢痕按摩。 这需要轻柔按摩手术瘢痕,使其变软、增强弹性和降低敏感度,这能帮助缓解紧绷感和瘙痒感,并提高整体舒适度。其原理是改善血流状况并分解僵硬的瘢痕组织。
- 药物。 这类药物包括用于治疗受损神经引起的神经痛的药物。常见的示例包括加巴喷丁和普瑞巴林,以及某些抗抑郁药,例如阿米替林或度洛西汀。此外,也可使用含有止痛成分的外用乳膏或贴剂。
- 神经阻滞。 这类医疗程序需要在特定神经周围注射麻醉药,以阻止疼痛信号传递至脑部。这可能对头痛及其他头部和头皮疼痛非常有效。
- 如果金属件是引起疼痛的原因,可以将其取出。 虽然罕见,但手术后用于闭合颅骨的金属板和螺钉可能引起疼痛。如果是这种情况,取出这些金属件可能有助于缓解疼痛。
开颅术的其他长期副作用因人而异,取决于手术类型和恢复情况。
- 头痛或敏感。 有些人会出现持续头痛,或手术部位有紧绷感或异样感。这可能与瘢痕形成、神经刺激或体液压力变化有关。在某些情况下,这种不适感可能持续数月甚至数年。
- 皮瓣或骨瓣疼痛。 有些人报告称,切口附近长期酸痛或刺痛。这可能是由于神经卡顿、头皮肌肉紧绷或对金属板或螺钉敏感所致。涉及神经的情况被称为神经性疼痛。
- 麻木感或刺痛感。 切口周围有麻木感很常见,尤其是额头、太阳穴附近或耳后。这种感觉通常会随时间推移消退,但有时可能持续存在或在触碰时感觉异常。
- 癫痫发作。 有些人在术后会出现癫痫发作,特别是在脑组织受影响的情况下。可能需要长期服用抗癫痫药物。
- 认知或情绪变化。 如果手术涉及大脑特定区域,可能会出现记忆力、注意力、情绪或性格的改变。恢复期间也可能出现疲劳或思维迟缓。
- 感染或骨骼愈合不良。 在极少数情况下,骨瓣会愈合不良或发生感染。这可能需要再次手术。手术过程中使用的金属件也可能移位或引起某些患者的不适。
Feb. 28, 2026